心療内科・精神科経営シリーズ第1回|2026年診療報酬改定から考える外来の立ち位置と経営の3つの視点
本記事は「診療科目別経営戦略/心療内科・精神科経営シリーズ」に属します。
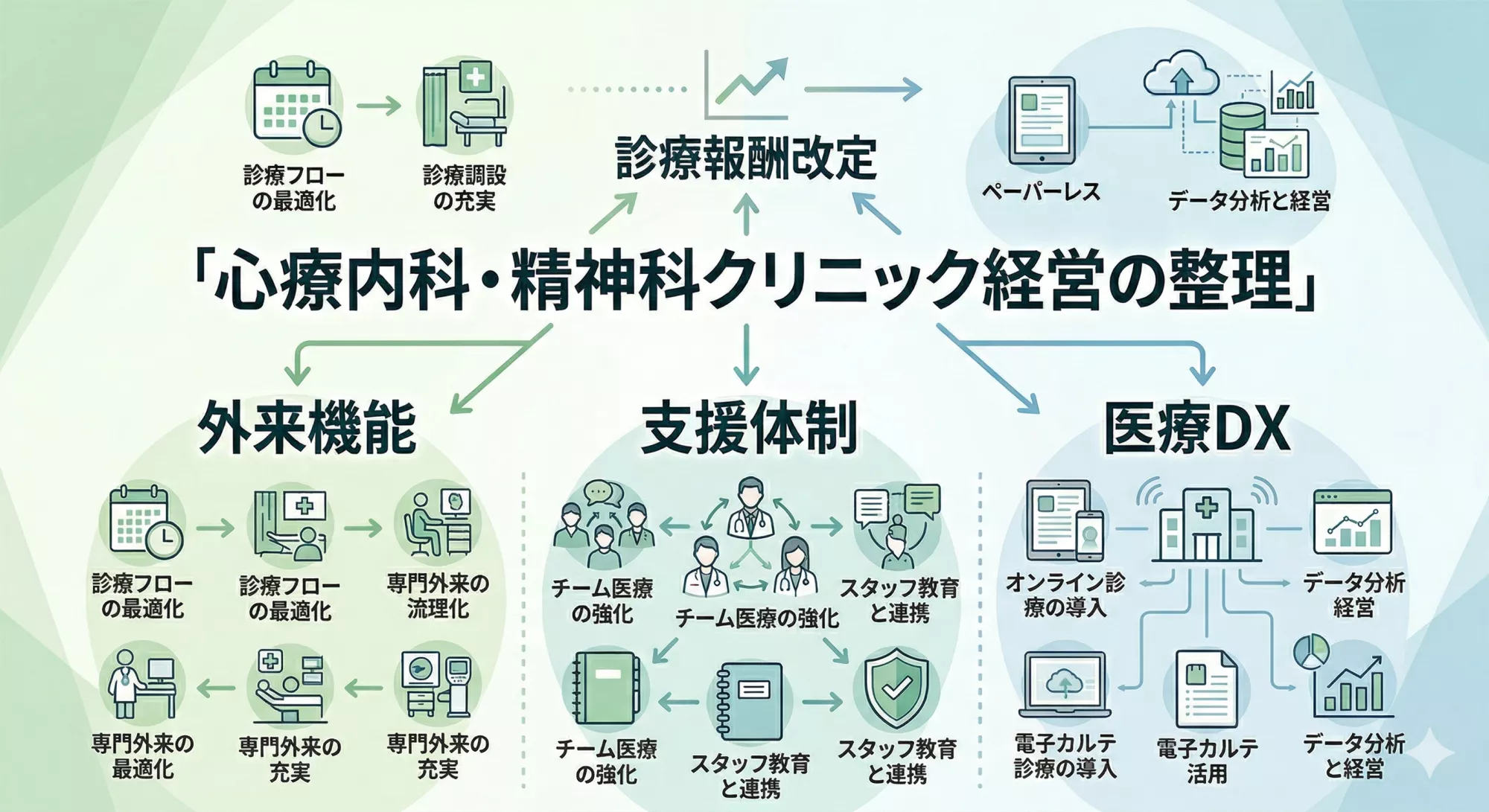
2026年度の診療報酬改定の流れを踏まえ、心療内科・精神科クリニックの外来機能・支援体制・情報連携/医療DXを整理します。
最終更新日:2026年4月24日
この記事で整理できること
- 外来機能(初診・再診の配分/地域での役割)を、制度の流れとセットで言語化する
- 支援体制を「人を増やす・売上を伸ばす」ではなく、無理なく継続できる形として捉え直す
- 医療DXを「効率化」ではなく、“人の時間を取り戻す道具”として導入設計する
目的は「正解探し」ではなく、院長ご自身の診療理念に沿って“選び取れる状態”をつくることです。
✅ 読み終えたら、まずは「自院は、どの患者層を、どこまで支えるのか」を1文で書いてみてください。
もし書けない場合は、迷いの原因は知識不足ではなく、前提(役割・範囲・時間配分)がまだ言語化されていない可能性が高いです。
2026年度の診療報酬改定では、心療内科・精神科クリニックにとっても“経営の前提”が静かに揺れる可能性があります。
外来機能の整理、継続的な支援の評価、多職種活用、情報連携や医療DXなど――現場の運用に直結する論点が多く含まれるためです。
ただし、改定は「制度に振り回される出来事」ではありません。
「これからの診療を、どう支え続けるか」を再確認し、外来・人員・時間配分を整えるきっかけにもなります。
本記事では、心療内科・精神科の院長先生が経営の舵取りをするうえで、まず押さえておきたい3つの視点を、できるだけシンプルに整理します。
制度更新メモ:2026年6月適用の整理では、心療内科・精神科の外来設計に関わる論点として、初診にかける時間、指定医の関与、キャンセル料やシステム利用料の扱い、オンライン診療時の安全管理などが、これまで以上に制度上はっきり示されました。
本記事ではシリーズ入口として全体像を扱い、予約診療まわりの詳細は補足記事 「心療内科クリニックにおける予約料導入の流れ」 で整理しています。
今回の改定を見ていて感じるのは、点数の上下というよりも、「心療内科・精神科外来は、何を引き受ける医療なのか」という立ち位置の再確認が求められている、ということです。
初期(初診)の受け止め方、時間の使い方、体制の作り方――。「全部やる」前提ではなく、どこまでを自院で引き受け、どこからを連携で支えるかを、先に言語化しておくほど、改定の影響は“運用”として整えやすくなります。
制度の読み解きだけでなく、そもそも自院はどの役割を引き受ける診療所なのかを整理したい方は、 2026年診療報酬改定(精神科)を「点数」ではなく「立ち位置」で読む もあわせてご覧ください。
心療内科・精神科は、他科と比べて改定の影響が“一気に診療の形を変える”というより、日々の運用の中で静かに線引きが進む形で現れやすい領域です。
影響は派手ではなくても、外来の設計次第で差が出る――そのタイプの変化だと捉えるのが自然だと思います。
その背景には、心療内科・精神科がもともと、診察(診療)・関係性・連携の質そのものが価値になりやすい診療領域であることがあります。
一方で、長期処方やリフィルといった流れとも無縁ではなく、「どこまでを診察で支え、どこからを連携で支えるか」、そして診療時間(面談時間)と運用のバランスは、経営にも確実に影響します。
ここでは制度の“正解”を当てにいくのではなく、院長の診療理念に沿って、続けられる外来の形を言語化するところから整理していきます。
1. 外来機能をどう位置づけるか
結論から言うと、まず決めるべきなのは「自院はどの患者を、どこまで診るのか」です。
※2026改定では、初診の評価、指定医の関与、地域の中での役割など、「誰が、どの患者を、どこまで支えるか」がこれまで以上に問われやすい流れです。
心療内科・精神科では、長期フォローが必要な患者さんと、初診で不安を抱えて来院される方の両方を支える必要があります。
そのため、外来設計はどうしても複雑になりやすい領域です。
たとえば、初診枠を曜日・時間帯で明確に区切る、紹介(内科・婦人科・産業医等)の受け入れ条件を整理する、再診の通院頻度を院内基準として揃える――。
こうした運用は「縛り」ではなく、自院が担う役割を明文化するための設計です。
今回の改定では、その外来設計の重要性が、制度面でも見えやすくなりました。
たとえば、精神保健指定医が実施する初診時の通院・在宅精神療法について、時間区分や評価が見直され、非精神保健指定医による通院・在宅精神療法は、一定の届出要件を満たさない場合に所定点数の100分の60で算定する扱いになります。
これは、単なる点数の話ではありません。
「誰が診るのか」「初診にどれだけ時間をかけるのか」「外来の責任構造をどう置くのか」が、以前よりはっきり問われるようになった、ということです。
特に、非精神保健指定医に関する減算は、形式的な調整ではありません。
所定点数の100分の60、つまり実質的には4割減算という大きな影響を持ちます。
施設基準の要件は決して軽くないため、多くのクリニックでは、指定医と非指定医の診療枠をどう配分するか、どの患者層を誰が担当するかといった人員体制の見直しにもつながります。
さらに、早期診療体制充実加算でも、初診や30分以上の診療実績が要件に組み込まれています。
加えて、地域の精神科救急医療を担う病院等との連携や共同指導の実績も、外来機能を考えるうえで重要になります。
これは、単に「患者数をどう確保するか」ではなく、自院だけで完結する外来なのか、地域の中で役割分担をしながら支える外来なのかまで含めて、設計が問われているとも読めます。
外来設計では、「全部を引き受ける前提」を見直すことも重要になります。時間配分や診療枠の考え方については 心療内科は、どこまでを引き受けるのか──2026年改定を前に「全部やらない」判断を整理する でも整理しています。
ここで詰まりやすいのは、制度の理解ではなく、「どこまで支えるか」の線引きです。
まずは院長として「誰を、どの状態で、どこまで支えるのか」を言語化してみてください。
書こうとして言葉が止まる場合、迷いの“芯”は、外来の枠ではなく役割の定義にあることが多いです。
2. 支援体制をどう整えるか
支援体制で大事なのは、人を増やすことより「院長が疲弊しない形で続けられるか」です。
※2026改定の議論は、単価そのもの以上に、継続支援の評価/多職種連携/患者のアウトカムといった「提供価値の見える化」へ寄りやすい点がポイントです。
心療内科・精神科クリニックは、再診中心になりやすく、診療時間と人の負担が経営に直結しやすい構造があります。
ここで大事なのは、単に「収益を増やす」よりも、院長やスタッフが疲弊せず、クリニック経営を続けられる形に整えるという発想です。
たとえば、予約まわりの設計は、医師・スタッフの時間を守る仕組みになり得ます。
一方で、2026年6月適用の整理では、患者都合によるキャンセル料は「診察日の直前にキャンセルした場合」に限られ、しかも事前説明と同意が前提とされました。
また、予約やオンライン診療の受診に係るシステム利用料等も制度上整理されています。
つまり、予約診療まわりは単なる価格設定ではありません。
説明責任・ルール設計・外来の役割整理とセットで考える必要があります。
※予約料・キャンセル料・システム利用料は、地域性・患者層・説明設計によって適否が分かるため、「自院の役割と外来設計」とセットで検討するのが安全です。
👉 整理の詳細は 心療内科クリニックにおける予約料導入の流れ で解説しています。
また、臨床心理士・公認心理師の活用は、医師一人では支えきれない領域を補完し、心理検査・カウンセリング等を通じて診療の幅を広げます。
今回の改定では、心理支援加算の見直しや、公認心理師による支援の評価の整理も進みました。
ただし、心理職の活用は「丸投げ」ではありません。
制度上も、精神科を担当する医師の指示のもとで動くことが前提になります。
さらに、心理支援が必要な理由や外傷体験の有無などを医師が事前に確認し、診療録に記載することも求められます。
つまり、心理職をどう配置するかだけでなく、医師がどのタイミングで評価し、どの情報をチームで共有するかまで設計しておくことが、実務上は重要になります。
本当に大事なのは、人数や売上の拡大そのものではなく、院長・スタッフが疲弊しない“余白”をつくることです。
経営の安定とは、拡大よりもまず「続けられる状態」をつくることでもあります。
支援体制を考えるときに迷いやすいのは、「何を増やすか」ではなく「何を守るか」です。
まずは、守りたいもの(診療の質/面談時間/スタッフの負担/待ち時間)を1つ決めてください。
そこが決まると、予約まわりの設計や心理職の活用も「手段」として位置づけやすくなります。
3. 情報連携・医療DXをどう活用するか
DXは、効率化のためだけではなく「人が関わる時間を守るため」に使うものです。
※2026改定は、医療DX(オンライン資格確認・電子処方箋など)を前提に、業務の標準化/情報連携/負担軽減/安全管理が求められやすい流れです。
AI問診、予約システム、電子カルテ、電子処方箋、オンライン資格確認――。DXは運用を軽くする強力な手段です。
ただし心療内科・精神科では、電話応対や面談そのものが患者さんの安心を支える場面も多く、単純な効率化が最善とは限りません。
だからこそ、DX導入の目的は「人を減らす」ことではなく、「人の時間を取り戻す」ことに置くのが現実的です。
まずはオンライン問診・電子受付などを部分導入し、スタッフが“人にしかできない支援”に集中できる状態をつくる。
制度や流行に合わせるのではなく、自院の診療方針に合う形で、少しずつ整えることが重要です。
今回の改定では、その「少しずつ整える」が、単なる効率化の話にとどまらなくなっています。
たとえば、情報通信機器を用いた診療では、そもそも初診での向精神薬の処方を行わないことが施設基準として求められ、その旨をウェブサイト等に掲示することも重要になります。
また、再診等で向精神薬を処方する場合にも、電子処方箋管理サービス等による重複投薬等チェックが要件化されています。
電子処方箋システムを有していない場合には一定の経過措置がありますが、いずれにしてもDXは便利だから入れるものというより、安全管理の土台として整えるべきものに近づいています。
さらに今回の改定では、要件を満たす場合に、情報通信機器を用いた通院精神療法も評価される流れになっています。
これは単なる利便性の話ではありません。
過去の対面診療実績や多剤処方の状況なども踏まえながら、対面とオンラインをどう組み合わせて、患者さんの安心と安全を支えるかという外来設計の問題として考える必要があります。
また、マイナ保険証を活用した救急時医療情報閲覧機能なども、精神科領域では安全管理の土台になり得ます。
夜間・休日、意識障害、身体合併症対応、重複投薬の確認など、平時の外来だけでは見えにくい場面で、情報連携の有無が判断の質に影響することがあります。
だからこそ、DXは「業務を速くする道具」だけではなく、地域の中で患者さんを安全に支えるための基盤として捉える必要があります。
DXで詰まりやすいのは「何を入れるか」ではなく、「何を“人で残すか”」です。
まず、人で残したい支援(電話/面談の前後の声かけ/再診の安心設計)を1つ決め、
そのために“削るべき作業”をDXに寄せる、という順番が安全です。
まとめ
診療報酬改定は、「変化に耐えるための試練」ではなく、自院の理念と運用を再確認する機会です。
外来機能・支援体制・情報連携/DXの3点を、診療方針と照らし合わせて整えることで、制度の波に流されにくい経営基盤がつくれます。
- 地域の中で、自院の役割(初診/再診、紹介、支援の範囲)を明確にする
- 指定医・非指定医の役割分担や、初診・再診枠の設計を見直す
- 予約まわりの設計や心理職活用を含め、“支援を続けるための余白”をつくる
- DXは効率化より、“人の時間を取り戻す道具”かつ“安全管理の土台”として導入設計する
シリーズの読み進め方
本記事はシリーズ入口として全体像を整理しています。
役割の整理は 立ち位置の記事、 外来の時間設計は 全部やらない判断の記事 とあわせて読むと理解が深まります。
ここまで整理してきた内容は、知識として知っておけば十分なものかもしれません。
実際、多くの院長は「分かってはいる」「理解はできている」状態までは辿り着きます。
ただ、現場では――理解できたあとも、なぜか決断に踏み切れない。
判断を先送りにしたまま、同じ論点を何度も考え直している。
そんな状態が、知らないうちに続いていることも少なくありません。
もし今、考え続けているのに前に進んでいる実感が持てないと感じているなら、
一度、頭の中をそのまま言葉にして整理する時間を取ってみてもいいのかもしれません。
ここまで読んで、少し整理したくなった方へ
判断が重くなり始めた段階で、相談されることが多いです
制度対応や診療方針の見直しは、情報を増やすだけでは進みにくいことがあります。
とくに今回のように、外来の役割、支援体制、DXの使い方が同時に問われる場面では、何を先に決めるべきかが見えにくくなりがちです。
相談内容が整理できていない段階でも問題ありません。
むしろ、何から考えるべきかを整理するところから始まることが多くあります。
臨床と同じように、経営判断も「症状が出てから」ではなく、「違和感の段階」で整理することに意味があります。
ここでは、正解を提示するのではなく、論点と優先順位を整理し、自院としての判断の前提を整える支援を行っています。
実務代行ではなく、院長ご自身が判断しやすくなるための整理支援です。