心療内科・精神科経営シリーズ 第8回|これまでのまとめと今後の展望
本記事は「心療内科・精神科経営シリーズ」の最終回です。
これまでの7回を振り返りつつ、共通して見えてきた視点と、今後の展望をまとめます。
心療内科・精神科経営シリーズ 第8回|これまでのまとめと今後の展望
制度・人材・地域・DX──多角的なテーマを通じて、心療内科・精神科クリニックの経営をどう支えるかを考えてきました。
これまでは、心療内科・精神科は制度変化の影響が比較的緩やかに現れやすい領域と見られることもありました。
しかし、2026年診療報酬改定では、短時間診療の適正化や、初診・手厚い診療の評価など、外来のあり方を改めて考える必要が出てきています。
だからこそ、制度に振り回されるのではなく、自院として誰を、どこまで、どのように支えるのかを言語化しておくことが重要になります。
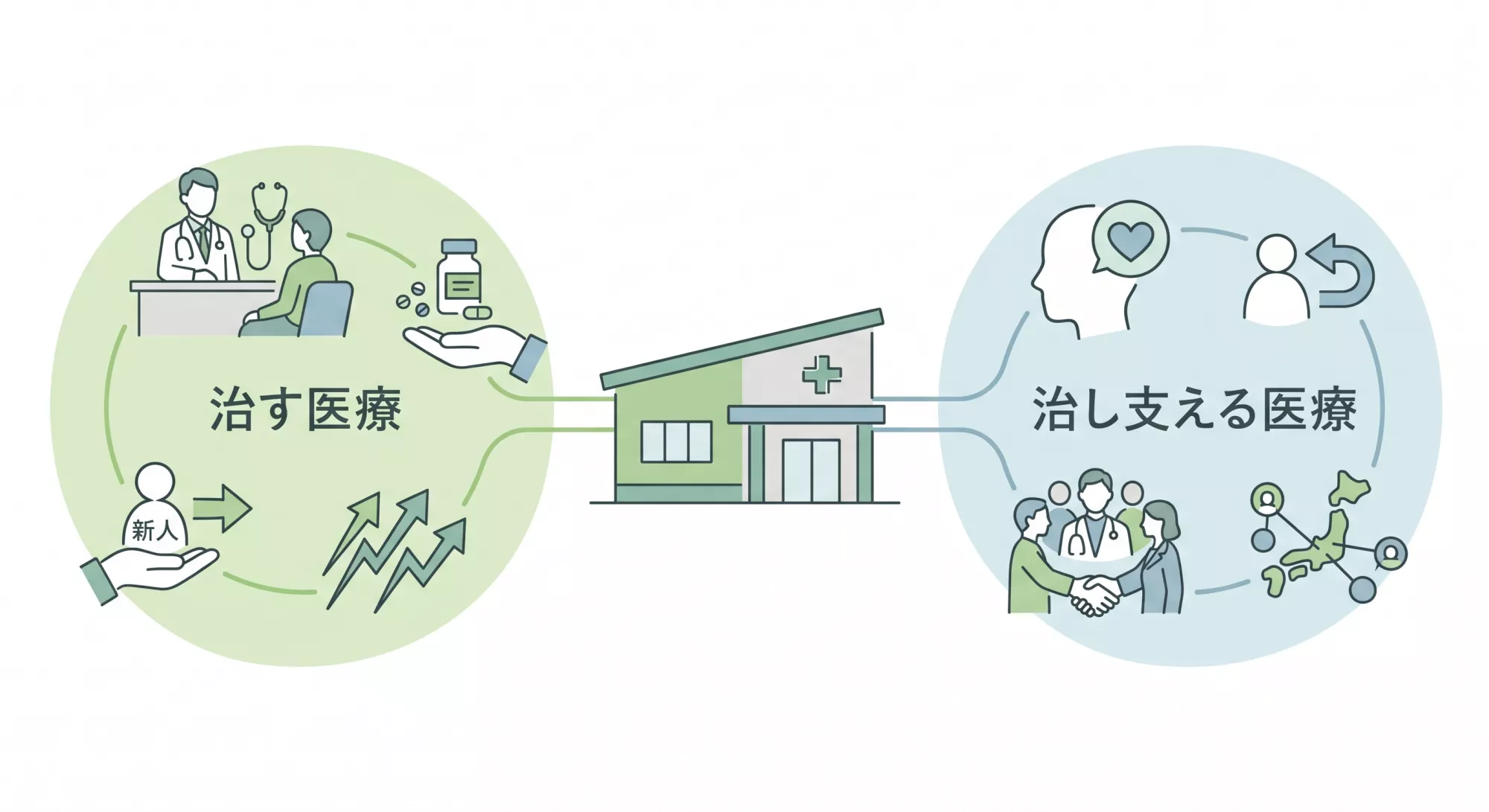
最終回では、各回の要点を振り返りながら、「治す医療」と「治し支える医療」の両輪から、これからの方向性を整理します。
1. 第1回〜第7回の要点整理
第1回:診療報酬改定から考える経営の3つの視点
外来機能の整理、収益モデルの多角化、医療DX活用の3本柱を提示。
「制度の正解」を当てにいくのではなく、自院の役割と外来の設計を言語化することを出発点に置きました。
第2回:公認心理師の採用と活用
心理職の活用は、医師一人に負荷が偏らない体制づくりに直結します。
さらに、心理支援加算などに代表されるように、心理職や多職種が支援体制だけでなく、経営の安定にも関わる存在として位置づけられつつあります。
採用は「条件」だけでなく、信頼の積み上げ(紹介・つながり)から整える視点が有効です。
第3回:診療報酬と経営戦略
枠組みを踏まえ、患者数・診療時間・単価の関係を「経営として」設計。
特に心療内科・精神科では、診療時間(面談時間)と運用のバランスが中長期の安定に影響します。
短時間で多く診る前提だけではなく、どの患者層にどの程度の時間と支援を割くのかを整理することが、今後さらに重要になります。
第4回:患者動線と初診・再診フロー設計
初診での丁寧な傾聴と、再診での通いやすさが満足度と継続率を左右します。
「丁寧さ」と「続けやすさ」を両立するために、枠の設計・院内ルールの共通化が鍵になります。
第5回:地域ニーズと他科連携
立地“だけ”に依存せず、地域での役割と連携設計が「選ばれる理由」になります。
どこまでを自院で支え、どこからを連携で支えるかの線引きが、診療の質と運用の安定を支えます。
第6回:患者層と業務から考えるスタッフの役割と定着
患者層ごとの対応“型”と教育・運用の見える化で、属人化を防ぎ定着を促進。
「人を増やす」より先に、役割・手順・判断基準を揃えることが後々効いてきます。
第7回:医療DXと診療方針の関係
効率化のためだけでなく、診療方針と患者ニーズに基づく段階的導入が望ましいと考えました。
DXは「人を減らす」道具ではなく、人の時間を取り戻し、必要な支援に集中するための手段として捉えることが大切です。
2. 共通して見えてきた3つの視点
- 診療方針・患者ニーズ・地域性のバランスが経営の軸である。
- 経営の安定は、制度対応や効率化だけでなく「患者体験の質」に直結する。
- 変化の多い医療制度に対し、柔軟に対応できる“設計の余白”を持っておくことが重要である。
ここでいう「余白」とは、何でも受け入れるという意味ではありません。
むしろ、自院として大切にする患者層や診療方針を明確にしたうえで、制度変更や地域ニーズに合わせて調整できる状態をつくることです。
3. 今後の展望──「治す医療」と「治し支える医療」
心療内科・精神科の未来を考えるうえで、「治す医療」と「治し支える医療」という二つの視点が欠かせません。
治す医療
急性期の症状を軽減し、回復を目指す診療。
薬物療法や集中的な支援を通じて、改善に向けた道筋をつくる役割です。
治し支える医療
症状が残っても生活を支える診療。
再診・心理職・多職種連携を通じて、地域で安心して暮らせる環境を整える役割です。
この二つの視点をバランスよく取り入れることが、続けられるクリニック運営と、地域に根ざした医療提供の鍵になります。
また、この「治す医療」と「治し支える医療」という視点は、新たな地域医療構想で示されている方向性とも重なります。
心療内科・精神科クリニックも、自院だけで完結するのではなく、地域の中でどの役割を担うのかを整理することが求められています。
そして、その「続けられる形」は、制度の解説だけでは決まりません。
外来の設計(誰を、どこまで支えるか)と、日々の運用の積み重ねで形づくられていきます。
4. 現時点での整理──今すぐ決めなくていいこと/言語化しておくと後が楽な視点
今すぐ決めなくていいこと
- 制度の細部に合わせて、外来の形を“急に作り替える”こと
- DXや連携を、最初から完璧な形で一気に整えようとすること
- 単一の施策(予約・心理職・仕組み)で、すべてを解決しようとすること
今のうちに言語化しておくと後が楽な視点
- 自院は、どの患者層を、どこまで支えるのか(診療方針の一文)
- 診療時間(面談時間)と、運用(予約・再診頻度・連携)をどう両立するか
- 心理職・多職種の役割を、診療体制と経営構造の中でどう位置づけるか
- 長期処方・リフィル処方への対応を前提に、患者への説明・関係性・連携をどう設計するか
- 地域の中で自院が担う役割を、今後の地域医療構想の流れも踏まえてどう言語化するか
2026年改定では、長期処方やリフィル処方への対応について、院内掲示やウェブサイトでの公表も含め、患者に説明できる状態を整えることがより重要になっています。
また、精神医療も地域医療構想の中で役割が整理されていく流れにあります。
だからこそ、今すぐすべてを決める必要はありませんが、「何を大切にして、どう続けるか」を言語化しておく意味は大きくなっています。
まずは“決める”より先に、“言語化する”。
それだけで、制度変更や地域ニーズに対して、次の一手が選びやすくなります。
まとめ
心療内科・精神科クリニックの経営は、制度対応・人材・地域連携・患者支援が重なり合う領域です。
ただし、変化に振り回される必要はありません。
むしろ、変化が大きい時期だからこそ、自院として何を大切にするのかを静かに整理しておくことが大切です。
短時間診療の適正化、初診・手厚い診療の評価、心理職や多職種の活用、長期処方・リフィル処方への対応、地域の中での役割整理。
これらは別々の論点に見えて、実はすべて「誰を、どこまで、どう支えるか」という問いにつながっています。
本シリーズが、先生方の診療方針と経営スタイルを見直すきっかけになれば幸いです。
「治す」と「支える」を両立させる経営が、これからの心療内科・精神科の価値を形づくっていきます。
クリニック経営の判断を、少し立ち止まって整理したい院長へ
制度の変化に合わせる前に、
自院として何を大切にするかを整理する時間
心療内科・精神科クリニックの経営では、診療報酬改定、患者層、スタッフ体制、地域連携、医療DXなど、 複数の論点が重なります。
そのため、何か大きな問題が起きてからではなく、 判断が重くなり始めた段階で相談されることが少なくありません。
まえやまだ純商店では、答えを代わりに決めるのではなく、 院長ご自身が判断しやすくなるように、論点と優先順位を整理する支援を行っています。 実務代行や御用聞き型の支援ではありません。
相談内容が整理できていない段階でも問題ありません。
むしろ、何から考えるべきかを整理するところから始まることが多くあります。
臨床と同じように、経営判断も「症状が出てから」ではなく、「違和感の段階」で整理することに意味があります。
制度にどう対応するかだけでなく、 自院は誰を、どこまで、どのように支えるのかを一度言葉にしておくことで、 次の判断が少し見えやすくなります。