循環器内科経営シリーズ第7回|地域の中で自院の役割をどう描くか──循環器クリニックの全体戦略
更新日:2026年4月28日
循環器クリニックの経営を考えるとき、再診率、疾患構成、初診設計、検査導線、心不全・心房細動管理など、個別のテーマごとに整理することは大切です。
ただし、それらは単独で完結するものではありません。
循環器クリニックが地域の中で安定して役割を果たしていくためには、外来、検査、病院連携、在宅・薬局・介護との関わり、院内体制を、ひとつの経営モデルとして捉える視点が必要になります。
この記事では、循環器クリニックの全体戦略を、医学的な正解としてではなく、院長先生が自院の立ち位置・患者層・連携先・院内体制を整理するための補助線として考えていきます。
診療報酬改定や地域医療構想の動きにその都度振り回されるのではなく、
「自院は地域の中で、どこまで担い、どこから連携するのか」を考えるための地図としてお読みいただければ幸いです。
1.これからの循環器クリニックに求められる4つの戦略視点
循環器クリニックの全体戦略を考えるうえで、これから特に重要になるのは、次の4つの視点です。
- 急性期と慢性期をつなぐ病院連携の仕組み化
- 専門クリニックとかかりつけ医・他科との診診連携
- 生活を支える在宅・薬局・介護との地域連携
- 外来・検査・組織を横断した統合型の経営モデル
ここで大切なのは、「取り組みを増やすこと」ではありません。
自院の地域、患者層、スタッフ体制、院長の働き方を前提に、どこまでを自院の役割として担い、どこから連携によって支えるのかを整理することです。
制度や加算は、あくまで判断材料のひとつです。
先に考えるべきなのは、制度に合わせて動くことではなく、自院の診療モデルをどのように持続可能な形に整えるかではないでしょうか。
1-1.急性期と慢性期をつなぐ「病院連携の仕組み化」
循環器診療では、病院とクリニックを患者さんが行き来する場面が多くあります。
- PCI後・アブレーション後の定期フォロー
- 心不全急性期入院後の地域での継続管理
- 不整脈や虚血性心疾患の悪化時の病院紹介
- 退院後の生活再建期における外来での支援
これらを、その都度の電話や個人的な関係だけで対応していると、院長にもスタッフにも負荷がかかります。
経営判断として考えるべきなのは、大病院からの逆紹介を受け入れる側として、自院がどのような患者さんを診られるのかを前もって言語化しておくことです。
たとえば、次のような整理が考えられます。
- 退院後の患者さんを、どの時期から外来で受け入れるのか
- 自院で実施できる検査と、病院に戻すべき検査は何か
- どの状態になったら病院へ再紹介するのか
- 紹介状テンプレートや連携パスをどう整えるのか
- 連携用の初診枠・検査枠をどの程度確保するのか
これは、医学的に何が正しいかをこの記事で決める話ではありません。
院長先生が、自院の機能、スタッフ体制、検査体制、地域の病院との関係性を踏まえて、受け入れ可能な範囲を判断できる状態にしておくことが重要です。
病院連携は、単なる紹介先との関係づくりではありません。
自院の役割を地域に説明できるようにする経営戦略でもあります。
1-2.専門クリニックと“かかりつけ医”の診診連携
循環器クリニックは、地域の中で「循環器の専門窓口」として期待されます。
一方で、すべての患者さんを自院だけで抱え続けることが、必ずしも望ましいとは限りません。
むしろ、経営判断としては、患者さんの状態に応じて次のように層を分けて考える必要があります。
- 自院で重点的に診る層:心不全、心房細動、再燃リスクの高い不整脈、専門的評価が必要な患者さん
- かかりつけ医と共同で診る層:安定した高血圧、脂質異常症、生活習慣病、慢性疾患管理が中心の患者さん
- 病院での管理が望ましい層:高度検査・侵襲的治療・入院管理が必要な患者さん
この層分けが曖昧なままだと、外来の負荷が増え、紹介・逆紹介の基準も不明確になりやすくなります。
また、これからの慢性疾患管理では、循環器疾患だけを切り出して見るのではなく、生活習慣病、CKD、SAS、フレイル、ポリファーマシーなども含めて、患者さんの全体像を捉える視点が必要になります。
ただし、ここでも重要なのは、すべてを自院で抱えることではありません。
自院で見るべき領域と、他科・かかりつけ医・薬局・介護側と共有すべき領域を分けることです。
診診連携は、患者の奪い合いではありません。
「その患者さんにとって、いま最適な診療の場はどこか」を地域の中で整理する仕組みです。
自院が診るべき患者像を明確にすることは、外来の負荷を整えるだけでなく、紹介されやすいクリニックになるための土台にもなります。
1-3.生活を支える「在宅・薬局・介護との地域連携」
心不全や心房細動の悪化は、診察室の中だけで起きるわけではありません。
日常生活の中に、小さな変化として現れることが少なくありません。
- 体重増加やむくみ
- 息切れや夜間の呼吸苦
- 服薬の中断や飲み忘れ
- 食欲低下や活動量の低下
- 通院負担の増加
こうした変化に気づきやすいのは、訪問看護、在宅医、薬局、介護関係者など、患者さんの生活圏に近いプレーヤーです。
ここで循環器クリニックが考えるべきなのは、在宅医療を全面的に担うかどうかだけではありません。
むしろ、次のような問いを整理することが重要です。
- どの患者さんについて、薬局から情報を受けたいのか
- 残薬や服薬中断があった場合、どのような連絡ルールにするのか
- 訪問看護から、どの変化があったら連絡してもらうのか
- 介護関係者と、どこまで情報を共有するのか
- 通院困難になった患者さんに、自院はどこまで関わるのか
薬局との連携も、単なる情報共有にとどまりません。
残薬があった場合の対応、減量や事後報告のルール、ポリファーマシーの兆候をどう共有するかなど、薬局と一緒に運用ルールを設計する視点が必要になります。
訪問看護や介護関係者との連携では、体重や呼吸状態だけでなく、食欲低下、転倒リスク、通院困難、生活機能の低下といったフレイルの兆候をどう拾うかも重要です。
ただし、これも「全部やるべき」という話ではありません。
院長先生が考えるべきなのは、自院がどの場面で専門性を発揮すると、患者さんと地域にとって価値があるのかという判断です。
1-4.外来・検査・組織を横断した“統合型の経営モデル”
循環器クリニックの経営は、外来、検査、組織のどれか一つだけでは成立しません。
- 検査予約が詰まると、外来全体の流れが止まる
- 初診問診が曖昧だと、検査方針や再診間隔が定まりにくい
- 看護師・事務・検査技師の役割が曖昧だと、医師に負荷が集中する
- 再診間隔の理由が共有されていないと、患者説明や予約調整がぶれやすい
だからこそ、循環器クリニックでは、外来、検査、説明、記録、予約、連携をひとつの診療フローとして設計することが重要になります。
ここでの論点は、「どの運用が正しいか」ではありません。
自院の患者層、スタッフ数、検査体制、院長の働き方を踏まえたとき、どの流れであれば無理なく続けられるかです。
生活習慣病管理や慢性疾患管理では、なぜその間隔で検査を行うのか、なぜその再診周期にするのかを、短く説明・記録できる状態にしておくことも大切です。
これは、制度対応のためだけではありません。
患者さんにとっても、スタッフにとっても、「なぜこの診療の流れになっているのか」がわかる状態をつくることが、外来の安定につながります。
また、スタッフの処遇改善や人件費への対応は、これから避けて通れない経営課題です。
単に院長が頑張るのではなく、タスクシフトと役割分担によって、チーム全体の生産性を高めることが、経営判断として重要になります。
2.自院に落とし込むための3ステップ
ここからは、これまでの視点を自院に落とし込むための考え方を整理します。
すべてを一度に変える必要はありません。
まずは、次の3ステップで現状を見える化するところから始めると、論点が整理しやすくなります。
STEP1:いまの診療フローを“1枚の絵”にしてみる
最初に行うのは、現在の診療フローを見える化することです。
- 初診:どのような患者さんが、どの経路から来院しているか
- 問診:何を聞き、どの疾患群として捉えているか
- 検査:いつ、どのタイミングで、誰が検査を組んでいるか
- 説明:検査結果、再診間隔、生活指導をどう説明しているか
- 記録:管理の根拠や次回方針をどこまで残しているか
- 再診:どの患者層が継続し、どの患者層が途切れやすいか
- 連携:病院、薬局、訪問看護、介護関係者とどこで接点があるか
この作業を行うと、
「検査がここで詰まりやすい」
「この疾患群だけ説明が属人的になっている」
「再診間隔の理由がスタッフに共有されていない」
といった引っかかりが見えやすくなります。
経営判断は、いきなり答えを決めることではありません。
まず、どこで判断が重くなっているのかを言葉にすることから始まります。
STEP2:自院の「重点疾患」と「担う範囲」を決める
次に、自院がどの領域に重心を置くのかを整理します。
- 心不全の継続管理
- 心房細動の外来管理
- 高血圧・脂質異常症を含む生活習慣病管理
- CKD、SAS、フレイルを含めた全身リスクの把握
- 不整脈症状の評価と専門治療への橋渡し
ここで重要なのは、すべてを自院で抱えることではありません。
「ここは自院が責任を持つ」「ここから先は連携する」という線引きを持つことです。
たとえば、心不全患者さんを診る場合でも、外来で継続管理できる層、在宅医と一緒に支える層、病院への再紹介が必要な層は異なります。
生活習慣病管理を行う場合でも、高血圧や脂質異常症だけでなく、腎機能、睡眠、栄養、フレイル、服薬負担まで含めて見るかどうかで、外来の設計は変わります。
重点疾患を決めることは、集患のためのキャッチコピーを決めることではありません。
自院がどの患者さんに、どの深さで関わるのかを決める経営判断です。
STEP3:地域とつながる“支える医療モデル”を描く
最後に、病院、かかりつけ医、薬局、訪問看護、介護関係者と、どのような関係をつくるのかを整理します。
- どの病院と、どの疾患・治療後フォローで連携するか
- どのかかりつけ医と、どの患者層を共有するか
- どの薬局と、残薬・服薬状況・副作用情報を共有するか
- どの訪問看護と、心不全悪化やフレイルの兆候を共有するか
- 介護施設やケアマネジャーと、どこまで情報連携するか
この作業は、新しい取り組みを無理に増やすためのものではありません。
むしろ、今すでに行っている診療や連携を、地域の中でどう位置づけるかを整理する作業です。
自院の役割が言語化されると、病院からの逆紹介、かかりつけ医との分担、薬局との情報共有、訪問看護からの相談が、単発のやり取りではなく、ひとつの仕組みとして見えやすくなります。
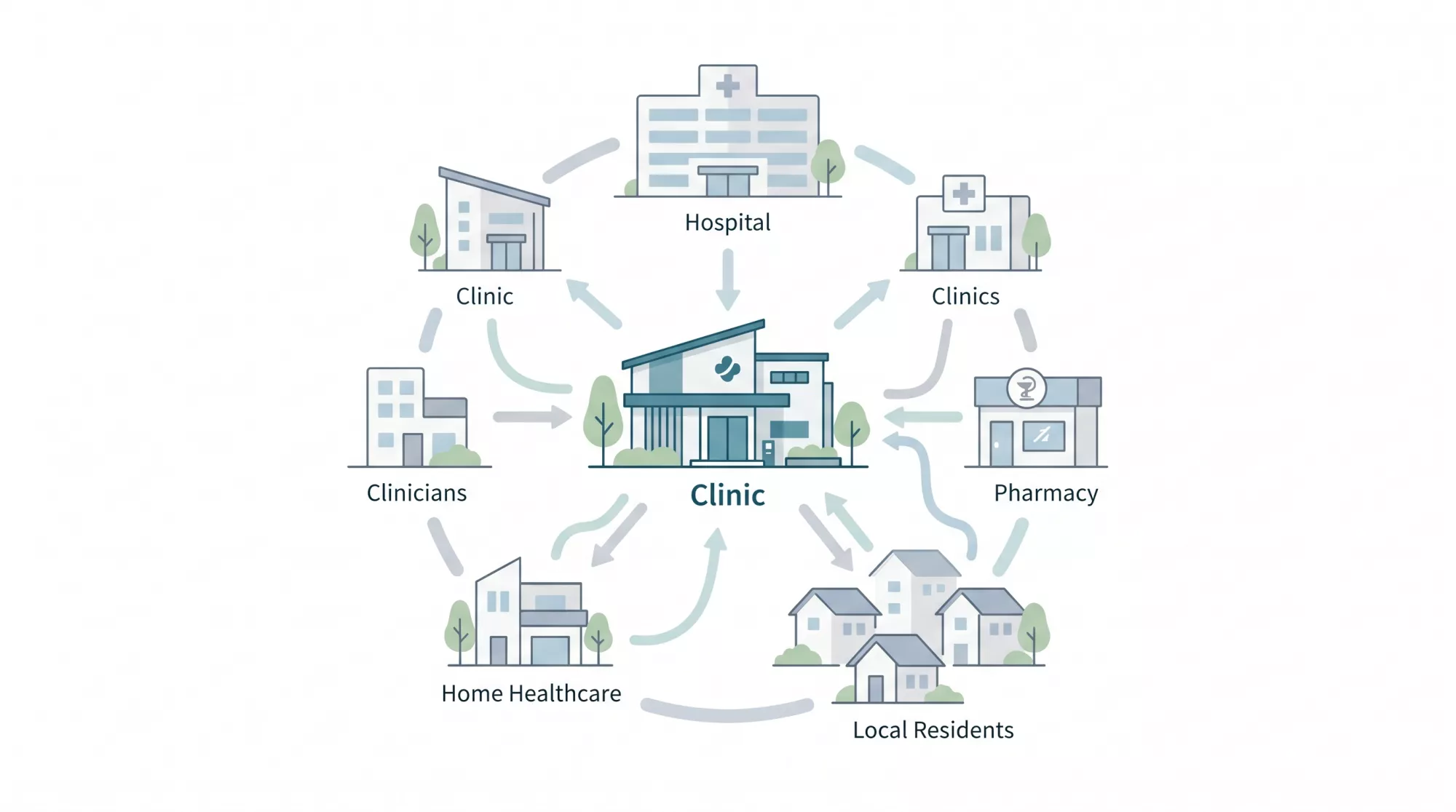
3.地域循環器ケアの統合モデル──文章による“1枚の図”
ここまでの内容をまとめると、循環器クリニックの全体戦略は、次のような“1枚の図”として整理できます。
【地域循環器ケアの統合モデル】
-
① 入口(初診設計)
どのような患者さんに来ていただきたいのかを明確にし、問診・カルテ・検査方針で疾患像を整理できる構造を整えます。
-
② 外来(再診のリズム)
再診率と再診周期を意識しながら、外来数の振れ幅を抑えます。継続受診や検査実施の流れを整えることは、診療の質だけでなく、経営の安定にも関わります。
-
③ 検査(エコー・ホルター中心)
外来と検査が互いに詰まらないよう、予約枠、担当者、説明、記録、結果説明の流れを設計します。検査は売上のためだけでなく、診療の質と安心の土台として位置づけます。
-
④ 病院(急性期)
急変時、侵襲的治療、高度検査、入院管理など、病院が担うべき役割を明確にし、どのタイミングで紹介・逆紹介を行うかをあらかじめ整理します。
大病院からの逆紹介を受け入れるためには、自院の検査機器、受け入れ可能な患者像、再紹介の基準を言語化しておくことが重要です。
-
⑤ 在宅・薬局・かかりつけ医・介護(生活圏)
日常生活の中で生じる変化をキャッチし、服薬継続、生活習慣、再燃予防、フレイルの兆候を支えます。
薬局とは残薬対応や服薬情報の共有ルールを、訪問看護や介護関係者とは生活変化の連絡基準を、あらかじめすり合わせておくことが大切です。
-
⑥ 組織・チーム(院内体制)
医師だけでなく、看護師、事務、検査技師などが、同じ患者像と診療フローを共有できる体制をつくります。
個人の頑張りに頼るのではなく、説明、検査、予約、記録、連携をチームで支える仕組みを整えることが、院長の働き方とスタッフの働きやすさを守る土台になります。
この6つの要素は、ばらばらに存在するものではありません。
入口、外来、検査、病院連携、生活圏との連携、院内体制が、ひとつの流れとしてつながっている状態を目指すことが、これからの循環器クリニック経営の鍵になります。
また、地域医療構想やかかりつけ医機能報告の流れを見ても、今後は医療機関ごとに「自院は何を担うのか」を説明できることが重要になっていきます。
その意味でも、循環器クリニックの全体戦略を1枚の図として整理しておくことは、単なる経営上の頭の整理にとどまりません。
地域の中で自院の機能を説明するための準備にもなります。
4.まとめ:循環器クリニックは“地域の循環器診療を支えるハブ”へ
診療報酬改定、地域医療構想、かかりつけ医機能、医師偏在対策、医療DX、在宅医療の推進。
クリニックを取り巻く制度環境は、大きく変化しています。
ただし、その変化をすべて「対応しなければならない制度」として受け止めると、院長の負担は増えるばかりです。
大切なのは、制度の一つひとつに振り回されることではなく、自院が地域の中でどの役割を担うのかを先に整理しておくことです。
循環器クリニックには、病院の急性期医療と、地域の日常生活をつなぐ役割があります。
心不全や心房細動をはじめとする慢性疾患管理では、治療だけでなく、再燃予防、服薬継続、生活支援、フレイル予防まで含めた視点が求められます。
ただし、それをすべて自院だけで抱え込む必要はありません。
むしろ、自院が担う範囲と、地域の他のプレーヤーと分担する範囲を言葉にしておくことが、持続可能な経営の前提になります。
これからの循環器クリニックには、「治す医療」と「治し支える医療」をつなぐハブとしての役割が期待されています。
その役割を果たすために必要なのは、大きな改革を一度に行うことではありません。
- 自院が診るべき患者像を言葉にする
- 病院からの逆紹介を受け入れる条件を整理する
- かかりつけ医や他科との分担を考える
- 薬局・訪問看護・介護関係者との情報共有ルールを整える
- 外来・検査・記録・予約をチームで回せる形にする
こうした小さな見直しの積み重ねが、院長の働き方を守り、患者さんの暮らしを支え、地域医療の中で選ばれるクリニックの基盤になっていきます。
制度の変化に合わせてその都度対応するだけではなく、
自院らしい循環器クリニック像を持ち、地域の中でどのように支える医療を担うのかを整理しておくこと。
それが、これからの循環器クリニック経営における、もっとも大切な補助線になるのではないでしょうか。
地域の中で、自院がどこまで担うのかを整理したい院長先生へ
循環器クリニックの経営では、病院連携、かかりつけ医との分担、在宅・薬局・介護との関わり、院内の検査体制や役割分担など、複数の判断が重なっていきます。
まえやまだ純商店では、正解を提示するのではなく、院長先生の状況に合わせて、判断の前提、論点、優先順位を整理する支援を行っています。
判断が重くなり始めた段階で相談されることが多くあります。
相談内容が整理できていない段階でも問題ありません。
むしろ、何から考えるべきかを整理するところから始まることが多くあります。
臨床と同じように、経営判断も「症状が出てから」ではなく、「違和感の段階」で整理することに意味があります。
実務代行や御用聞き型の支援ではありません。
院長先生がご自身の言葉で判断できるように、考えるための補助線を一緒に引いていきます。
考えを整理したい先生へ——声で届ける「経営の迷いを整える」Podcast
日々の診療や経営の中で感じる、「ちょっとした違和感」や「言語化しづらいもやもや」。
そうしたテーマを、私が声で丁寧に紐解いていく番組です。
初回整理セッションの前に、私の考え方や伴走のスタンスを知りたいという先生にもおすすめです。
※外部サービスが開きます