【生活習慣病と内科クリニック経営③】睡眠時無呼吸症候群(SAS)──生活習慣病とともに支える医療へ
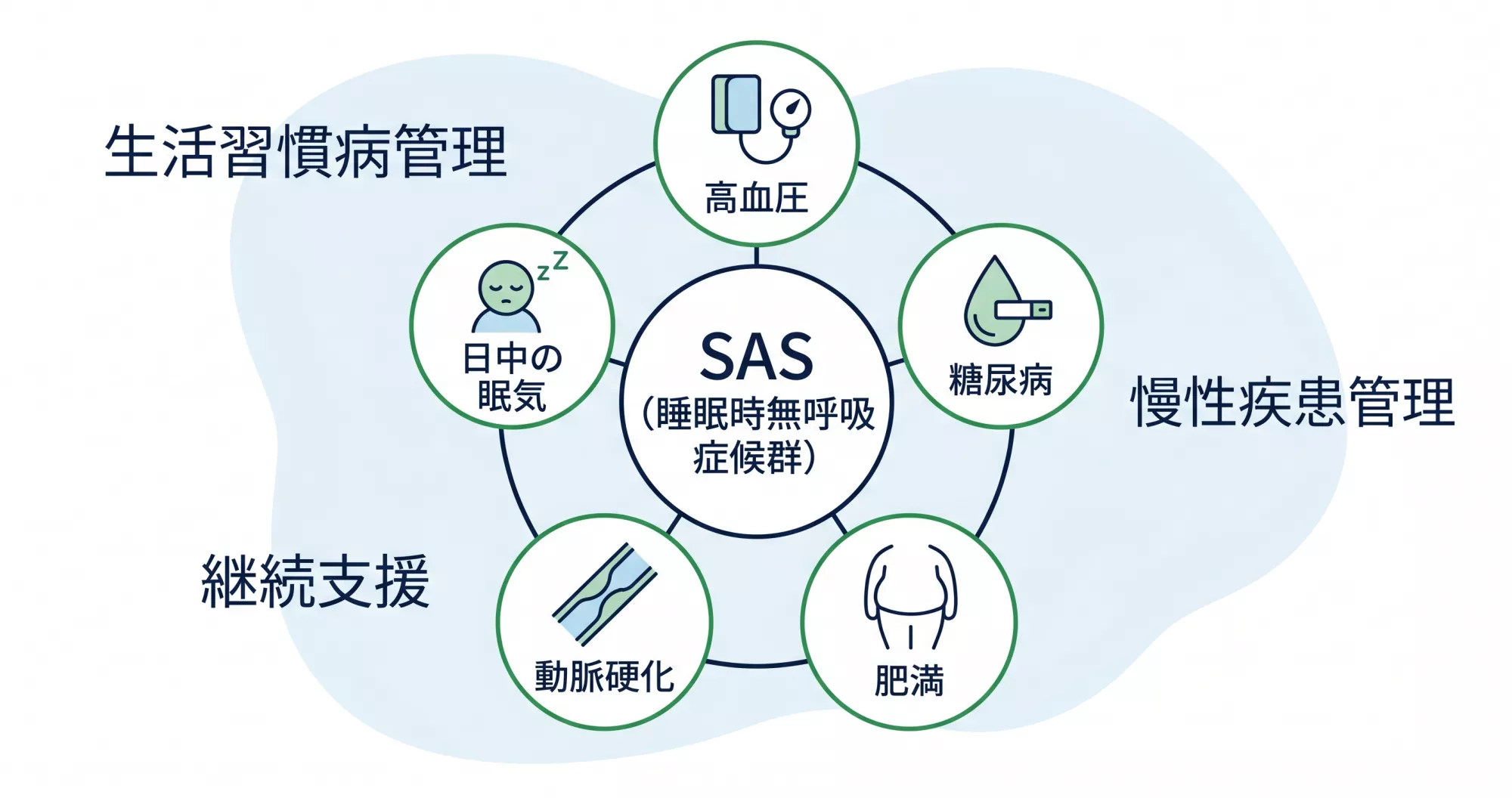
SASを単独でみるのではなく、生活習慣病管理の中でどう位置づけるか
睡眠時無呼吸症候群(SAS)は、内科クリニックにとって「睡眠の問題」として切り分けて考えるよりも、 高血圧・糖尿病・肥満などの生活習慣病管理と重なりながら現れるテーマです。
診療の中で重要性に気づいていても、 自院としてどこまで担うのか、 検査の位置づけや継続支援の範囲が曖昧なままになりやすい領域でもあります。
2026年度診療報酬改定では、CPAP療法は「導入できるかどうか」だけでなく、 使用状況の把握や継続支援の体制も含めて評価される方向がより明確になりました。
そのため今後は、 SASを診るかどうかではなく、生活習慣病外来や慢性疾患管理の中でどう位置づけるか を整理しておくことに意味があります。
本記事では、SASの医学的な詳細解説ではなく、 内科クリニックの外来設計・慢性疾患管理・地域連携という観点から、 どのように整理しておくと実務につながりやすいかをまとめます。
SASの臨床的背景
SASは大きく「閉塞性(気道が狭くなるタイプ)」と「中枢性(脳の呼吸指令が出ないタイプ)」に分かれます。
特に内科クリニックで日常的に出会いやすいのは閉塞性SASで、肥満・上気道の形態・加齢などが関与します。
夜間の低酸素状態が続くことは、睡眠の質だけでなく、循環器・代謝系への負担にもつながります。
SASが生活習慣病と関わる理由
SASは、単に「眠れない病気」ではなく、生活習慣病を悪化させるトリガーとして捉える必要があります。
- 高血圧のコントロールが難しい背景の一つとしてSASが関わることがある
- 糖尿病ではインスリン抵抗性や血糖コントロールの悪化につながることがある
- 肥満や動脈硬化と相互に影響し合い、心血管リスクの上昇にもつながり得る
また、日中の眠気による交通事故や労働生産性の低下など、社会的損失の面からも見逃せません。
つまりSASは、睡眠の問題にとどまらず、医療と社会生活の両方に影響する慢性疾患といえます。
2026年度診療報酬改定とSAS管理の方向性
従来からSASにはCPAP療法に関する管理料が設定されてきましたが、 2026年度診療報酬改定では、在宅持続陽圧呼吸療法を「どう継続的に支えるか」という視点が、より明確に制度へ反映されました。
これまで「方向性」として語られがちだった在宅医療・データ連携の評価は、今回、CPAPの使用実績やモニタリング体制を直接評価する考え方として整理されたと捉えることができます。
今回の見直しでは、CPAP導入の入口に関する考え方が見直され、 早い段階から介入しやすい方向が示される一方で、導入後は使用状況を把握しないまま漫然と管理し続けることが難しくなりました。
つまり、入口は広がりつつ、継続支援の質はより問われる方向への見直しと理解しておくと、実務とのつながりが見えやすくなります。
これは単にCPAP管理料の話ではなく、SASを 生活習慣病管理・慢性疾患管理の中でどう位置づけるか という問いにもつながります。
「睡眠の質」を切り口にした慢性疾患マネジメントは、今後の内科クリニック経営に新たな価値をもたらす可能性があります。
制度面の変更点をもう少し具体的に整理したい場合は、
2026年診療報酬改定|CPAP管理料はどう変わる?──導入から継続支援へ移る制度のポイント
もあわせてご覧ください。
内科クリニックでの実践ポイント
- 検査体制の整備: 簡易検査機器を活用し、自宅スクリーニングから始められる体制を整える
- 治療の継続管理: CPAP療法の導入後、使用状況の確認と再診体制を仕組みとして持つ
- 生活習慣病管理との統合: 高血圧・糖尿病・肥満などをSASと切り離さず一体でみる
- 他科連携: 循環器・呼吸器・耳鼻咽喉科との紹介・逆紹介の流れを整理する
特に重要なのは、「導入した後にどう支えるか」です。
使用時間が短い患者をそのままにせず、どの段階で声をかけるのか、何が継続の妨げになっているのかを確認し、 必要に応じて再説明や受診勧奨につなげる体制が求められます。
また、SAS管理を院長一人で抱え込むのではなく、 看護師・受付・検査説明なども含めた院内の継続支援の設計として捉えることで、 治療の継続性と外来運営の安定性は両立しやすくなります。
職種ごとの役割整理をどう考えるかについては、
生活習慣病外来を無理なく回すために ──職種ごとの役割整理の一例
も参考になります。SASの継続支援も、医師だけで完結させるのではなく、院内でどのように支えるかという視点で整理しておくと、実務に落とし込みやすくなります。
SASを単独疾患として扱うのではなく、慢性疾患管理の一部として整理することが、 医療の継続性と経営の安定性の両方につながります。
周知と啓発:地域での早期発見を支える
- 健診問診で「いびき」「日中の眠気」を聞き取る仕組みをつくる
- 院内掲示やパンフレットでSAS検査・治療の流れを分かりやすく紹介する
- ホームページ・ブログでセルフチェック項目を発信する
- 企業健診・産業医との連携で勤務世代へのアプローチを強化する
SASは、医療と地域社会の橋渡しができるテーマです。
「眠りの質」を整えることが、患者さんの生活の質を支える第一歩となります。
まとめ:SASを“生活習慣病管理の一部”として捉える
SASは、生活習慣病を悪化させるだけでなく、社会生活にも影響を与える疾患です。
2026年度診療報酬改定では、CPAP管理の入口と継続支援の両面が見直され、 「導入したら終わり」ではなく「支え続ける体制」がより重視される方向が示されました。
内科クリニックが「生活習慣病管理+SAS管理」を一体で行うことは、 地域医療の中での役割を考える上でも、今後ますます重要になっていくはずです。
シリーズ記事
- 【生活習慣病と内科クリニック経営①】慢性腎臓病(CKD)と生活習慣病 ― 内科クリニックに求められる視点
- 【生活習慣病と内科クリニック経営②】ポリファーマシー対策 ── 薬を「減らす」ではなく「支える」へ
- 【生活習慣病と内科クリニック経営④】フレイルと慢性疾患管理 ― 内科クリニック経営における包括的対応
SASを単独でみるのではなく、生活習慣病管理の中でどう位置づけるかを整理したいときに
睡眠時無呼吸症候群(SAS)への対応は、検査を導入するかどうかだけで決まるものではありません。
高血圧・糖尿病・肥満などの生活習慣病管理とどうつなぐか、院内でどこまで継続支援を担うか、他科連携をどう位置づけるか。
そうした判断が重くなり始めた段階で、ご相談いただくことがあります。
私の支援は、正解を提示することではなく、何を論点として捉えるか、どこから優先して整理するかを一緒に確認していくものです。
制度対応、診療体制、院内導線、情報発信などが絡むテーマほど、判断の前提を整理することに意味があります。
相談内容が整理できていない段階でも問題ありません。
むしろ、何から考えるべきかを整理するところから始まることが多くあります。
臨床と同じように、経営判断も「症状が出てから」ではなく、「違和感の段階」で整理することに意味があります。