2026診療報酬改定|忙しい開業院長が、今すぐ決めなくていいこと/考えておくこと
※本記事は「既に開業して日々の診療を行っている院長先生」向けの整理記事です。
更新(2025年12月28日)
令和8年度診療報酬改定をめぐる基本方針、大臣折衝事項(改定率)、および12月26日の中医協資料を踏まえ、記事全体を更新しました。
なお、開業準備中・これから開業を検討している先生向けには別記事で整理しています:
▶ 医師偏在対策は「開業判断」にどう影響するのか ── これからの開業準備をどう考えるか
導入
2025年12月下旬、令和8年度診療報酬改定に向けた基本方針や大臣折衝事項(改定率)が示され、続く中医協資料でも具体的な方向性が少しずつ見えてきました。
本記事は、すでに開業して日々の診療を行っている院長先生を対象に、これらの資料をどう受け止め、どう向き合えばよいかを整理するためのものです。
改定率や配分の話が出てくると、「何か対応しなければならないのではないか」「今の運営のままで大丈夫だろうか」と、自然と考え始めてしまうものです。
ただ、今回示されているのは、まだ細かな点数の確定ではありません。どちらかといえば、これからの医療提供体制や診療所経営を、どのような前提で考えていくのかという方向性に近い内容です。
この記事では、基本方針と中医協資料の要点を踏まえ、今すぐ決めなくていいことと、今から考えておくと後が楽になることを切り分けて整理します。判断を急がず、自院のペースで考えるための材料としてご活用ください。
まず押さえておきたい全体像
今回示されているのは、いわゆる「点数表」そのものではありません。むしろ、今後の診療報酬改定をどう設計していくかという考え方を示したものとして読む方が実態に近いです。
診療所の院長としてまず押さえておきたいのは、今回の改定が「何か一つの加算を取るかどうか」の話にとどまらず、物価・賃金・人手不足、医療提供体制の再設計、効率化・適正化までを一体で考える流れの中にある、という点です。
改定の基本方針として押さえておきたい4つの柱
クリニックに直結する具体的なテーマを理解する前提として、まずは基本方針の柱を大づかみに捉えておくと整理しやすくなります。
- 物価や賃金、人手不足等の医療機関等を取りまく環境の変化への対応
- 2040年頃を見据えた医療機関の機能の分化・連携と地域における医療の確保、地域包括ケアシステムの推進
- 安心・安全で質の高い医療の推進
- 効率化・適正化を通じた医療保険制度の安定性・持続可能性の向上
そして、記事で注目したい「賃上げ」「長期処方・リフィル」「在宅」「かかりつけ医機能」などは、この4つの柱の中から、診療所に影響が出やすい具体論を抜き出して見ているイメージです。
ここから読み取れるのは、診療所が「手厚く守られる存在」として扱われるというより、自立的に工夫し、地域での役割を意識しながら、持続可能な運営を組み立てていく存在として位置づけられていることです。
この前提を押さえないまま細かな制度項目だけを追うと、必要以上に不安が膨らみやすくなります。まずは、改定が求めているものの重心を見誤らないことが大切です。
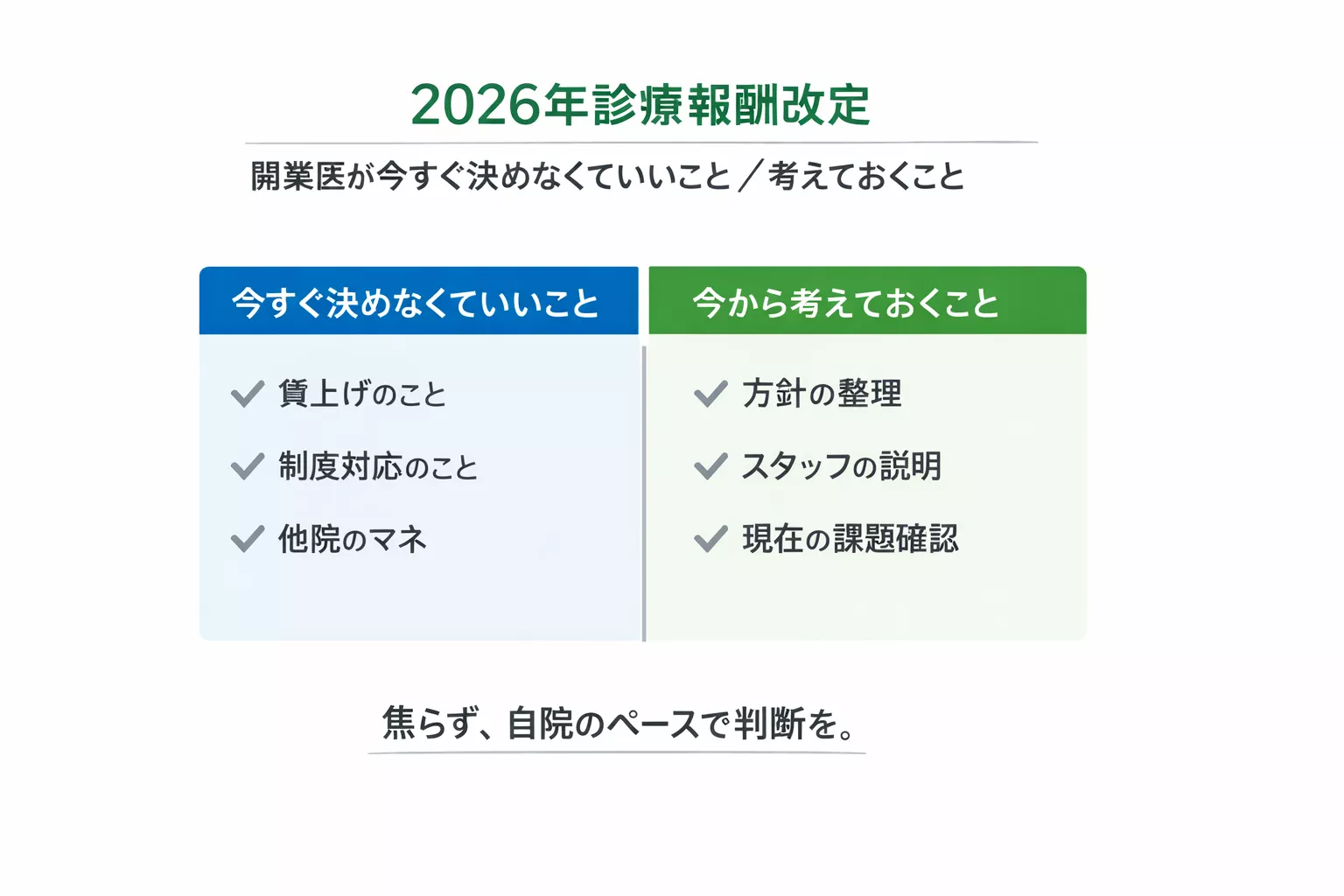
診療所の院長が「今すぐ決めなくていいこと」
基本方針や中医協資料が出ると、「早く判断しないと不利になるのでは」と感じやすくなります。ただし、今回の内容には、すぐに結論を出さなくてもよい項目が多く含まれています。
賃上げ・ベースアップ評価料について
賃上げは、今回の改定における大きな柱として明確に置かれています。一方で重要なのは、賃上げ分=自由に使える増収ではないという前提です。
ベースアップ評価料の議論を踏まえると、賃上げ原資として措置された部分は、職員の処遇改善に充てたことが分かる形での運用や説明が今後より求められやすくなります。つまり、賃上げ分は「経営を楽にするためのお金」というより、人材確保・定着のために確保して回すお金として位置づけられやすい、ということです。
さらに今回の改定では、ベースアップ評価料の対象が広がり、事務スタッフや40歳未満の勤務医師等も対象に含まれる方向が明確に示されています。賃上げの議論は、もはや「看護師だけ」「一部職種だけ」の話として整理し続けるのが難しくなっていきます。
だからこそ、「制度として用意されているから実施する」だけでは不十分です。クリニック経営として、なぜ実行するのか、その意味合いを先に整理することが大切です。
人材確保・定着のために最低限守りたい水準はどこか。制度対応として拾う部分と、自院の判断で上乗せする部分をどう切り分けるのか。その整理がないまま進めると、「賃上げはしたが、経営は楽にならない」「説明だけが増えて疲弊する」という状態に陥りやすくなります。
したがって、賃上げやベースアップ評価料については、制度への即応を急ぐのではなく、経営として実行する意味合いを考えたうえで対処する──その順番で十分です。
長期処方・リフィルについて
長期処方やリフィル処方も、制度上の方向性としては引き続き意識されます。ただし、画一的に広げる前提で読む必要はありません。
患者さんの状態、フォロー体制、再診の設計、院内オペレーションまで含めて、どの患者さんなら安心かを考え始める段階で十分です。制度の方向性があることと、自院で一律に採用することは別です。
在宅医療・連携について
在宅医療や多職種連携も、「推進」と「適正化」が同時に示されています。ここも、今すぐ参入判断を急ぐ話ではありません。
まずは、今の診療内容と地域で担っている役割を整理し、どこまでなら自院の現実に合うのかを見極めることが先です。
一方で、今から「考えておいた方がいいこと」
将来を見据えた「見える化」への備え
今後は、賃上げ対応や制度評価の前提として、職種別の給与や人数、賃上げ実績などの「見える化」がより重視される流れが強まっていきます。
完璧な管理を最初から目指す必要はありません。ただ、あとから慌てないためには、少なくとも把握できている状態をつくっておくことが大切です。
特にベースアップ評価料の対象が広がると、「誰を対象に、どのように配分し、どう説明するか」を院内で整理しておく必要が出てきます。制度対応が細かくなるほど、経営側の頭の中だけで管理するのは難しくなります。
かかりつけ医機能をめぐる流れを早めに理解しておく
2025年4月からは、かかりつけ医機能報告制度が始まっています。今回の改定は、この制度と無関係に動くというより、むしろ地域での役割整理や診療報酬上の位置づけとの接続が徐々に強まっていく流れの中にあります。
そのため、「地域包括診療料を今すぐどうするか」といった個別判断の前に、自院は地域でどの機能を担うつもりなのかを言語化しておくことが、後々の負担を軽くします。
防御的対応として現実的に取り得る4点
- ベースアップ評価料を取りこぼさないことを前提に情報を追う
- 長期処方・リフィル前提の外来設計に少しずつ目線を向ける
- かかりつけ医機能を見据えた体制・講習の整理を進める
- 在宅・訪問診療を将来の選択肢として残せるかだけは考えておく
いずれも「今すぐ大きく変える」話ではありません。重要なのは、選択肢を持ったまま、確定情報を待てる状態をつくることです。
今後のスケジュール感
現時点では、今後の流れはおおむね次のように捉えておくと整理しやすいです。
- 2026年2月頃:答申相当で方向性や主要項目がより見えやすくなる
- 2026年3月頃:点数表・告示・通知・施設基準・算定要件が具体化する
- 2026年6月1日:施行予定
まとめ|令和8年度改定は『判断軸を整える機会』として捉える
2026年度の診療報酬改定は、確かに2026年6月施行予定です。ただ、この期間を単に「点数が確定するまで待つ時間」と捉える必要はありません。
今回の改定は、賃上げ・物価・効率化・地域での役割整理といった時代背景が、診療所経営に本格的に入り込んでくる転換点として見ることができます。
だからこそ、目先の点数対応を先回りすることよりも、変化が来ても崩れにくい、持続可能な経営体制を整えることに意味があります。
決めなくていいことは無理に決めない。一方で、次の時代に向けて、どんな判断軸で経営していくのかだけは先に整えておく。この記事が、そのきっかけになれば幸いです。
制度対応や経営判断が少し重くなってきた院長先生へ
判断の前提と優先順位を整理する支援を行っています
診療報酬改定や制度対応は、情報を追うだけでも負担がかかります。
実際には、判断が重くなり始めた段階でご相談いただくことが多くあります。
まえやまだ純商店では、正解を提示するのではなく、制度判断の前提や論点・優先順位を整理する支援を行っています。
何を先に考えるべきか、自院としてどこまで対応するかを、院長先生と一緒に落ち着いて整理していく形です。
こんな段階でご相談いただくことがあります
- 制度の情報は追っているが、自院としてどう受け止めるかがまだ定まらない
- 賃上げ、外来設計、かかりつけ医機能など、複数の論点が重なっている
- 何を今決めて、何を保留してよいかを整理したい
- 判断の前提を整えたうえで、自院のペースで進めたい
相談内容が整理できていない段階でも問題ありません。
むしろ、何から考えるべきかを整理するところから始まることが多くあります。
臨床と同じように、経営判断も「症状が出てから」ではなく、「違和感の段階」で整理することに意味があります。
※実務代行や御用聞き型の支援ではありません。
※売り込みを前提としたご案内は行っていません。