2026年診療報酬改定の要点|クリニック経営として整理しておきたい全体像
2026年診療報酬改定は、クリニック経営の方向性に影響する重要な制度改定です。
本記事は、2026年度診療報酬改定の全体像を整理する入口記事です。
制度ごとの細かな要件を見る前に、まず「今回の改定は何を求めているのか」をつかみたい先生向けにまとめています。
※2026年4月16日追記:
本記事は、2025年9月26日時点の基本方針議論をもとにした初稿を、2026年3月5日公表の告示・通知および2026年3月31日公表の疑義解釈(その2)時点の情報を踏まえて調整したものです。個別の算定要件や施設基準は今後の疑義解釈等で整理が進む可能性がありますが、全体の方向性としては「治す医療」と「治し、支える医療」の二軸がより明確になっています。
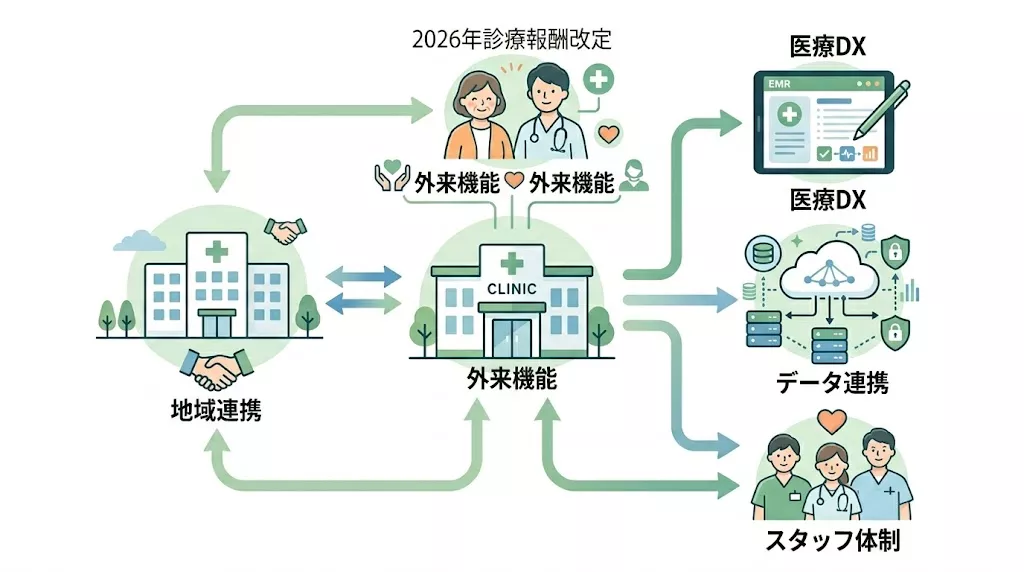
2026年3月5日、令和8年度診療報酬改定に関する告示・通知等が公表されました。今回の改定は、単に点数の上げ下げを追うだけでは見えにくく、クリニックが地域の中でどの役割を担うのかがより強く問われる改定です。
「何が何点になったか」だけで読むと、その場しのぎの対応になりやすい一方で、どんな医療機関がこれから評価されやすいのかという視点で見ると、自院が今どこを整えるべきかが見えやすくなります。
本記事では、2026改定を「治す医療」と「治し、支える医療」という二つの流れから整理し、クリニックが今から考えておきたい実務上の視点をまとめます。
2026改定を読む前に押さえたい全体像
今回の改定をひと言で表すなら、「限られた人・時間・資源の中で、何を重点的に支えるのかを明確にしていく改定」です。
背景には、物価高・賃金上昇、人材確保の難しさ、人口構造の変化、そして地域ごとの需要の違いがあります。こうした中で、従来と同じやり方を続けるだけでは、現場が疲弊しやすくなります。
そのため、2026改定では以下のような視点が一段と重要になっています。
- 地域の中で必要な役割をどう担うか
- 継続支援や連携をどう仕組みにするか
- 医療DXや情報連携をどう現場で回すか
- 人件費上昇の中で、働き方と運営をどう両立するか
- “体制がある”だけでなく、“実際に回っているか”をどう示すか
つまり、2026改定は制度対応の話であると同時に、経営設計の話でもあります。
「治す医療」と「治し、支える医療」の二軸
1.「治す医療」:急性期・専門性・診断治療の高度化
まず一つの軸は、従来から重視されてきた「治す医療」です。急性期、救急、専門的治療、重症対応など、病気を診断し、治療し、必要な医療を迅速に届ける機能は、引き続き重要です。
この軸では、専門性や機能分化、適切な紹介・逆紹介、重点分野への対応などが引き続き重視されます。
2.「治し、支える医療」:地域・生活・継続支援を支える機能
もう一つの軸が、今回より明確になっている「治し、支える医療」です。
これは、慢性疾患管理、継続通院、生活支援、多職種連携、地域包括ケア、在宅との接続など、患者さんの生活に近い場所で医療を続ける役割を指します。
特にクリニックにとって重要なのは、こちらの軸です。なぜなら、診療所は入院医療を担う場ではなく、地域で患者さんと長く関わる入口であり、受け皿でもあるからです。
今回の改定で問われているのは、「何でもやる」ことではありません。
自院はどこまで診るのか、どこから連携するのか、どんな患者さんを継続的に支えるのか。そうした役割の明確化がこれまで以上に大切になっています。
クリニック経営にどんな影響が出やすいか
2026改定の影響は、点数表の細かな変更よりも、日々の運営の中でじわじわ効いてきます。特に次のような領域は、院長の判断が経営に直結しやすいところです。
① ベースアップ評価料・物価対応料の算定が経営の前提になりやすい
今回は、基本点数が大きく上がるというより、賃上げ原資を確保するための「ベースアップ評価料」や、物価高への対応を支える枠組みの理解と判断が重要になる改定です。
つまり、改定への向き合い方は「何が上がったか」だけでは足りません。人件費の上昇や物価高に、自院としてどう向き合うかを制度と経営の両面から整理する必要があります。
② 慢性疾患管理の位置づけがより重要になる
生活習慣病や慢性疾患の外来は、単なる“定期受診”ではなく、継続支援の質や関わり方が問われやすくなっています。説明、記録、フォロー、検査、生活支援、連携など、外来全体の設計がより重要になります。
あわせて、自院がどのような管理を行っているかをデータで示す視点も重要になってきました。今後は、外来データ提出加算や充実管理加算のように、実績の見える化を伴う評価が、慢性疾患管理の中で存在感を増していきます。
③ 紹介・逆紹介や地域連携の考え方がより重要になる
すべてを院内で抱え込むのではなく、必要な場面で他院や病院、地域資源とつながれるかどうかが、現実的な運営力として問われます。
特に今回の改定では、大病院から状態の落ち着いた患者さんを受け戻す役割も、従来以上に意識されやすくなっています。紹介・逆紹介は単なる紹介状のやり取りではなく、地域の中でどの役割を担うかという話になっています。
④ DXは“導入したかどうか”より“使えているかどうか”へ
電子処方箋、資格確認、情報連携などは、単なる設備導入では終わりません。受付・診察・説明・会計まで含めて、どう現場で無理なく回すかが重要です。
また、今後はDXが単なる効率化だけでなく、データ提出や情報連携の前提としても意味を持ちやすくなります。導入しただけで止まっていないか、日々の運用まで含めて確認が必要です。
⑤ 内科の枠を超えた「他科連携」が求められる
生活習慣病管理の中では、内科だけで完結しない支援の重要性がさらに高まっています。たとえば糖尿病では、眼科や歯科との連携を含めて患者さんの生活全体を支える視点が、今後ますます重要になります。
これは、何でも自院で抱えるという意味ではありません。むしろ、どこを自院で担い、どこを地域の他院に任せるかを明確にすることが、継続しやすい外来づくりにつながります。
制度の内容が分かっても、自院では何を優先して整理するべきかまでは見えにくいことがあります。
まずは考えを棚卸ししたい先生は、初回整理セッションの詳細はこちらをご覧ください。
院長が今から確認したい5つの実務ポイント
① 自院は「どこまで支える」のかを言語化する
まず確認したいのは、診療の範囲です。
- 急な症状への対応を入口にするのか
- 慢性疾患の継続管理を強みにするのか
- 生活支援や地域連携まで含めて担うのか
- どの患者層を中長期で支えたいのか
ここが曖昧だと、制度対応も、採用も、ホームページも、院内導線もばらばらになりやすくなります。
② ベースアップ評価料・物価対応料を「制度」ではなく「経営判断」として見る
今回の改定では、賃上げや物価高への対応を避けて通りにくくなっています。単に算定するかどうかではなく、スタッフの処遇、人材確保、今後の運営方針とどう整合させるかまで含めて考える必要があります。
制度の理解だけで判断が決まるわけではありません。自院の規模、採用状況、今後の組織のあり方とあわせて整理する視点が大切です。
③ 受付・診察・説明・記録の流れが無理なく回るか確認する
制度改定の影響は、診察室の中だけに出るわけではありません。実際には、受付説明、予約、書類、会計、再診案内、院内掲示、ホームページ記載まで含めて影響します。
そのため、制度に合わせて一部だけ変えるのではなく、患者導線とスタッフ導線をまとめて見直す視点が必要です。
④ データ提出・情報連携に対応できる土台があるか確認する
今後は、慢性疾患管理や地域包括的な外来機能の評価において、実績を見える形で示すことの意味が大きくなっていきます。
電子カルテや院内フローが、その前提に耐えられる状態か。単に機器を入れているかではなく、実際に運用できるかという観点で点検しておく必要があります。
⑤ 連携先・任せ先・抱えない基準を整理する
「支える医療」は、全部を自院で抱えることではありません。どの場面で紹介するか、どの場面で外部に任せるか、どの場面でスタッフに委ねるか。境界線を先に決めておくことで、現場は回りやすくなります。
眼科、歯科、病院、訪問看護、介護などとの接点も含めて、地域の中で無理なく続く役割設計を考えておくことが重要です。
制度別に整理したい先生向けの関連記事
2026改定は、個別制度ごとに見ると論点が散らばりやすい一方で、自院との接点が大きいテーマから整理すると理解しやすくなります。
まとめ|改定は点数より“方向性”で読む
2026年診療報酬改定は、単なる点数調整ではなく、これからの医療提供体制をどう組み直していくかを示す改定です。
特にクリニックにとっては、
- 何を強みにするのか
- どこまで支えるのか
- どこから連携するのか
- どんな仕組みで継続支援を回すのか
を整理することが、制度対応そのものになっていきます。
2026改定は、「何点をどう取るか」だけではなく、どの役割を担うクリニックとして続けていくかを問う改定です。
言い換えれば、2026改定は、クリニックの役割設計を問う改定として読む必要があります。
その意味で、改定を恐れるよりも、自院の前提と優先順位を整えることの方が大切です。制度は変わっても、地域の中でどんな役割を担うかが見えていれば、対応はしやすくなります。
外来機能分化という構造から今回の改定を整理したい場合は、こちらの記事も参考になります。
外来機能分化から読み解くクリニックの役割整理はこちら