2026年診療報酬改定で外来の役割はどう変わるのか?|外来機能分化という構造から読み解くクリニックの役割
本記事は、2026年度診療報酬改定の公表資料および2026年3月31日公表の疑義解釈時点の情報をもとに整理しています。今後、厚生労働省から追加の疑義解釈や事務連絡等が公表された場合は、必要に応じて更新します。
2026年診療報酬改定では、特定機能病院等紹介患者受入加算、逆紹介割合の見直し、紹介状なし受診に関する減算規定、生活習慣病管理料の見直し、眼科・歯科との連携評価など、外来に関わる制度の見直しが同時に進んでいます。
制度の理解だけでは判断は決まりません。今回の改定で問われているのは、制度の暗記ではなく、自院としてどの役割を担うかという整理です。
それぞれを個別に追うことも大切ですが、今回の改定は別々の制度変更として見るだけでは全体像がつかみにくい面があります。なぜなら、背景には共通した政策の方向性があるからです。
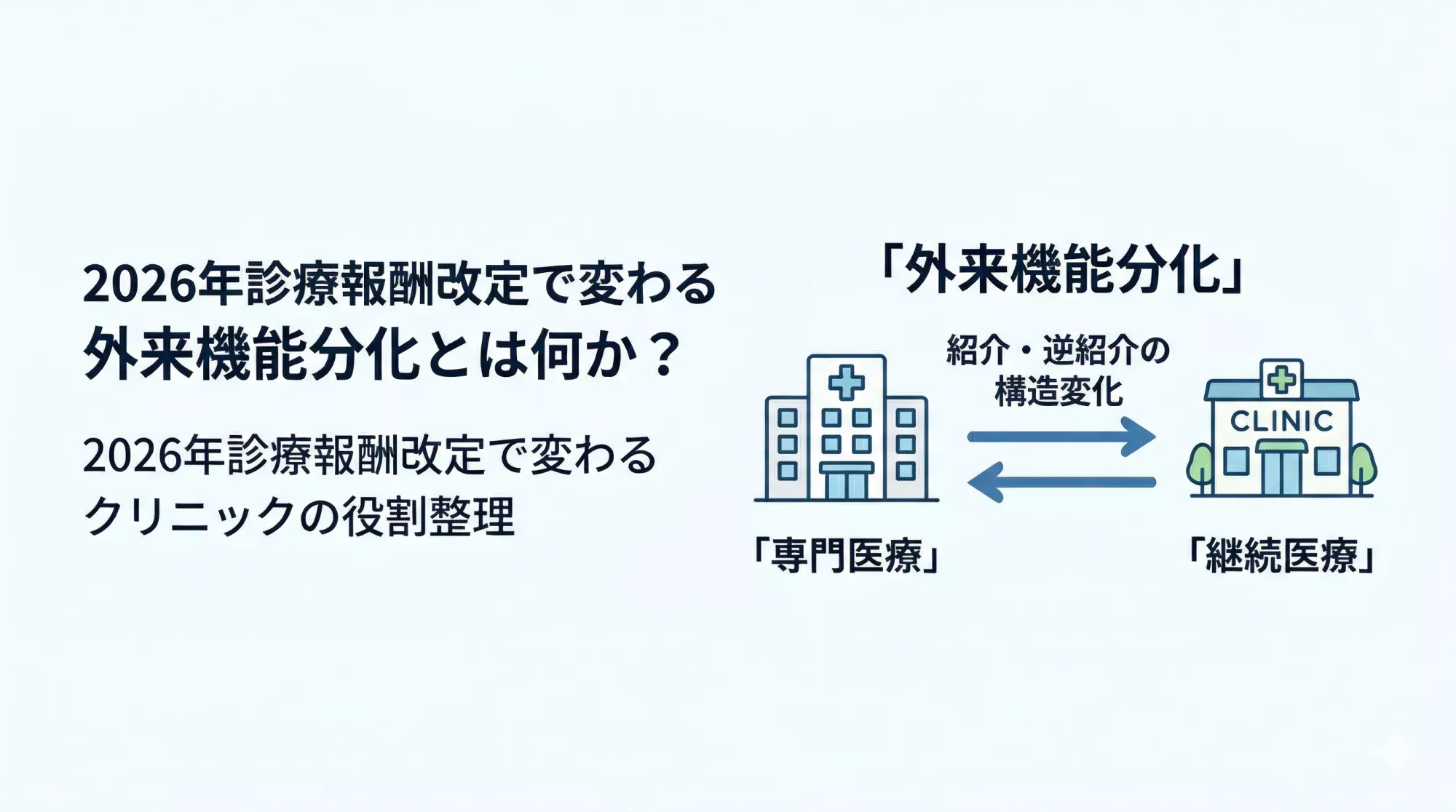
その方向性を一言で表すと、外来機能分化です。
この記事では、制度を細かく並べるのではなく、
- なぜ連携制度が同時に増えているのか
- 外来機能分化とは何か
- 病院と診療所の役割はどう整理されようとしているのか
- クリニック院長として何を判断する必要があるのか
という順番で整理します。
2026年診療報酬改定の全体像から整理したい場合は、こちらの記事も参考になります。
2026年診療報酬改定の要点の記事はこちら
また、外来機能分化の流れを踏まえて、診療所として実務面で何を整えておくべきかについては、こちらの記事でも整理しています。
外来機能・生活習慣病・OTC薬、診療所が備えるべき実務ポイント
目次
なぜ2026年改定で連携制度が同時に増えたのか
2026年改定では、
- 特定機能病院等紹介患者受入加算
- 逆紹介割合の見直し
- 紹介状なし受診に関する減算規定
- 生活習慣病管理料の見直し
- 眼科医療機関連携強化加算
- 歯科医療機関連携強化加算
といった見直しが、同じ時期に話題になっています。
生活習慣病管理料の見直しについては、こちらの記事でも詳しく整理しています。
生活習慣病管理加算・充実管理加算の記事はこちら
これらは一見すると、それぞれ別の制度に見えるかもしれません。しかし実際には、外来をどこで、誰が、どの範囲まで担うのかを整理するための一連の動きとして見るほうが理解しやすくなります。
たとえば、大病院には専門的な外来や高次医療を担ってもらい、地域の診療所には継続的な診療や慢性疾患管理を担ってもらう。この役割分担を、制度の面から後押ししているのが今回の流れです。
今回の改定を一言で言えば、点数を増やす改定というより、役割を整理する改定と捉えると全体像が見えやすくなります。
紹介患者受入加算や、眼科・歯科との連携評価については、それぞれ個別制度としてだけでなく、外来機能分化という構造の中で理解すると整理しやすくなります。
紹介患者受入加算の記事はこちら
外来機能分化とは何か
外来機能分化とは、すべての医療機関が同じ役割を担うのではなく、役割に応じて外来機能を分けていく考え方です。
これまでの日本の医療は、患者さんが自由に医療機関を選びやすい一方で、病院にも診療所にも幅広い患者が集まりやすい構造がありました。その結果、病院勤務医の負担や、地域での役割の重なりが課題になってきました。
そこで進められているのが、病院は専門医療へ、診療所は継続医療へ、という外来の整理です。
外来機能分化の実務面での整理については、こちらの記事でも解説しています。
外来機能・生活習慣病・OTC薬の記事はこちら
病院外来の整理
逆紹介割合の見直しや、初診料・外来診療料における減算規定の整理は、病院外来を専門医療中心へ整理する流れとつながっています。
つまり、病院がすべての軽症外来を抱え続けるのではなく、
- 専門的な検査や治療が必要な患者を受ける
- 落ち着いた患者は地域へ戻す
- 紹介・逆紹介を前提に運営する
という方向がより明確になってきています。
今回の改定では、紹介状なし受診に関する患者定額負担そのものは大きく変わっていませんが、一定の大病院では、過去1年間に12回以上外来診療料を算定した患者が減算規定の対象に含まれる整理が示されています。
ここから見えてくるのは、単に「紹介状を持ってくるかどうか」だけでなく、安定した継続外来をいつまでも大病院で抱え続けないという方向です。
診療所の役割強化
一方で診療所には、特定機能病院等紹介患者受入加算や生活習慣病管理料の見直しなど、地域で継続して診る役割が求められています。
これは単に「患者を受ける場所」になるということではありません。むしろ、
- 継続して診る
- 説明する
- 生活を踏まえて支える
- 必要時は専門医療へつなぐ
という、地域の中での受け止め役としての機能が強く求められていると見ることができます。
また、かかりつけ医機能を評価する地域包括診療料等では、介護支援専門員等からの相談に適切に対応することや、意思決定支援に関する体制整備がより重視されています。今後の診療所には、医療だけで閉じず、介護や地域生活と接続する役割も求められています。
生活習慣病管理料の見直しについては、こちらの記事でも整理しています。
生活習慣病管理加算・充実管理加算の記事はこちら
専門医療と継続医療の分担
今回の改定を構造で見ると、
専門医療は病院へ。
継続医療は診療所へ。
そして必要に応じて、互いに紹介し合う。
という役割分担が、より明確になってきています。
ここで大事なのは、病院と診療所のどちらが上か下かという話ではないことです。そうではなく、地域で医療を続けるために役割をどう分けるかという整理です。
外来機能報告制度との関係
この流れは、2026年改定だけで突然始まったものではありません。背景には、すでに進んでいる外来機能報告制度や、2025年4月に施行されたかかりつけ医機能報告制度があります。
そのため、今回の改定を単発の点数見直しとしてではなく、地域で求められる外来機能とかかりつけ医機能を、報告制度と診療報酬の両面から整理していく流れとして捉えると、より理解しやすくなります。
紹介受診重点医療機関
紹介受診重点医療機関の考え方は、紹介患者を中心に受ける外来へと重点化していくことにあります。
これは、病院が地域のすべての軽症外来を広く抱えるというより、専門性の高い外来に力を振り向ける方向とつながっています。
特定機能病院
特定機能病院では、逆紹介割合が重要な視点として扱われています。つまり、専門的な治療を終えた患者を地域へ戻し、地域での継続診療へつないでいく流れが前提になっています。
ここでも問われているのは、目の前の患者を抱え込むことではなく、どこで継続的に診るのがよいかという役割の整理です。
地域医療支援病院
地域医療支援病院も、紹介・逆紹介の役割を果たすことが期待されています。つまり、大病院の外来は地域全体の中で位置づけられ、診療所はその受け皿としての役割を果たしていく構造です。
今回の改定では、こうした縦の連携だけでなく、診療所同士や中小病院と診療所の連携も制度上の意味を持ちやすくなっています。自院だけで完結するのではなく、地域の中で誰とつながるかも、今後の外来の設計に入ってきます。
外来機能分化の全体像については、こちらの記事も参考になります。
外来機能・生活習慣病・OTC薬の記事はこちら
なぜ紹介が評価されるようになったのか
では、なぜここまで紹介や逆紹介が重視されるようになったのでしょうか。背景には、いくつかの構造的な要因があります。
勤務医不足
病院勤務医の負担は大きく、専門医療を担う現場ほど人手の問題は深くなりやすい状況があります。
その中で、専門医療を本当に必要とする患者に集中できるよう、病院外来を整理する必要性が高まっています。紹介や逆紹介が評価されるのは、そのためでもあります。
高齢化
高齢化が進むほど、単発の診療よりも継続して支える医療の重要性が増します。慢性疾患、複数疾患、生活背景への配慮など、地域で受け止める医療が必要になるからです。
そう考えると、診療所の役割は単なる「軽症外来」ではなく、継続医療の基盤を支える存在といえます。
医療費
医療資源には限りがあります。専門医療が必要な患者に十分な医療資源を配分するには、役割分担が必要になります。
どこでも同じ医療を提供するのではなく、地域の中で役割を整理しながら効率的に医療を続けるという考え方が、制度の背景にあります。
医療資源の偏在
地域によって医療資源の状況は異なります。都市部と地方でも違いますし、同じ地域でも病院と診療所の役割には差があります。
そのため、制度として一律に見るだけではなく、地域ごとの役割分担をどうつくるかが、今後さらに重要になっていきます。
改定全体を大きな流れとして整理したい場合は、こちらの記事も参考になります。
2026年診療報酬改定の要点の記事はこちら
クリニック経営への影響
ここが、この記事の中で最も大切な部分です。
制度の理解だけでは判断は決まりません。
診療科・地域性・スタッフ体制によって答えは変わるため、自院としてどう考えるかの整理が必要になります。
今回の改定を制度解説で終わらせてしまうと、「結局、何をすればいいのか」が見えにくくなります。実際に院長に問われているのは、点数の暗記ではなく、自院の役割をどう置くかです。
どこまで診るか
すべてを自院で受けるのか。ある程度まで診て必要時につなぐのか。慢性疾患管理を中心に据えるのか。専門外来的な役割も一部担うのか。
こうした判断は、単に制度の問題ではありません。診療科、地域性、スタッフ体制、院長自身の考え方によって変わります。
だからこそ、「他院がそうしているから」ではなく、自院としてどこまで引き受けるのかを整理する必要があります。
どこからつなぐか
紹介は、以前よりもはっきりと制度の中で意味を持つようになっています。しかし、紹介が増えればよいという単純な話ではありません。
大切なのは、
- 何を自院で診るか
- どの段階で専門医療へつなぐか
- 戻ってきた患者をどう継続フォローするか
という流れを、院内で無理のない形に整えることです。
また、「つなぐ」は大病院への紹介だけを意味しません。今回の改定では、診療所同士の連携も以前より位置づけが明確になっています。
つまり「つなぐ」は、紹介状を書く行為だけではなく、地域の中で自院の位置を決める判断でもあります。
役割を引き受ける範囲
生活習慣病管理、地域連携、眼科連携、歯科連携、専門医療との橋渡し。これらをどこまで自院が引き受けるのかによって、クリニックの形は変わります。
今回新設された眼科医療機関連携強化加算・歯科医療機関連携強化加算は、糖尿病患者の重症化予防を見据えた評価です。つまり、内科等のクリニックには、目の前の検査値だけでなく、合併症予防や口腔の問題も含めて、他科と協働しながら生活全体を支える役割が求められ始めています。
そして、この役割の置き方は、診療報酬改定のたびに細かく見直されるものではなく、これからの数年を左右する経営判断になる可能性があります。
今回の改定で本当に問われているのは、「何点取れるか」ではなく、「どの役割を担うクリニックとして続けていくか」です。
役割をどう置くかをもう少し具体的に整理したい場合は、こちらの記事も参考になります。
2026年診療報酬改定を「点数」ではなく「続け方」で読む記事はこちら
まとめ
2026年診療報酬改定の本質は、制度が少し増えたということだけではありません。
むしろ大きいのは、外来の役割を地域の中でどう分けるかが、より明確に問われるようになってきたことです。
特定機能病院等紹介患者受入加算、逆紹介割合、紹介状なし受診に関する減算規定、生活習慣病管理料、眼科・歯科連携。これらは別々の制度ではなく、外来機能分化という一つの流れの中で理解すると整理しやすくなります。
今回の改定の本質を一文でまとめるなら、「紹介がある医療」ではなく、「紹介で成立する医療」への転換です。
その中で院長に必要になるのは、
- どこまで診るか
- どこからつなぐか
- 自院はどの役割を引き受けるか
を、自院の状況に合わせて整理していくことではないでしょうか。
この記事は、外来機能分化という構造から2026年診療報酬改定を整理する入口記事です。
制度の個別解説だけでなく、自院としてどの役割を担うかを考える視点として活用してください。
今回の改定は、すでに進んでいる外来機能報告制度やかかりつけ医機能報告制度とも無関係ではありません。
そのため、場当たり的に点数へ反応するのではなく、2年後・4年後も見据えながら、自院としてどう続けていくかを整理することが重要になります。
制度の変化を見ながら、自院の役割を整理したい先生へ
診療報酬改定のたびに、何を残して、どこからつなぐかの判断が少しずつ重くなることがあります。実際には、判断が固まってからではなく、違和感が出始めた段階で相談されることが多いです。
まえやまだ純商店では、正解を提示するのではなく、制度判断の前提や論点、優先順位を整理する支援を行っています。相談内容が整理できていない段階でも問題ありません。むしろ、何から考えるべきかを整理するところから始まることが多くあります。
臨床と同じように、経営判断も「症状が出てから」ではなく、「違和感の段階」で整理することに意味があります。
はじめて利用される方へのご案内は、こちらです。
入口|開業準備・経営整理セッションを見る