2026年診療報酬改定|生活習慣病管理料の見直しと紹介患者受入加算をどう整理するか ──外来の役割分担という視点から考える
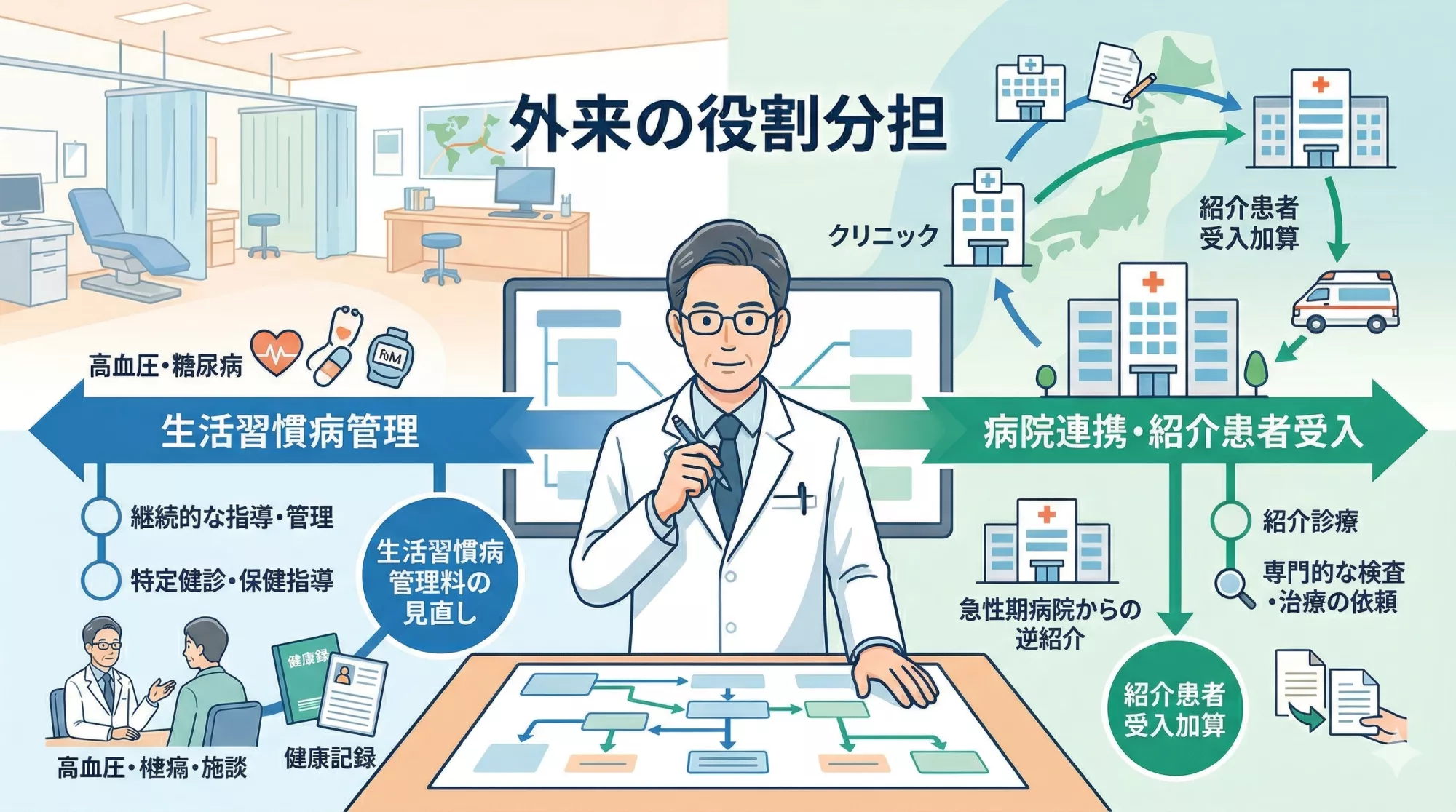
2026年診療報酬改定では、生活習慣病外来を持つ内科クリニックにとって、単なる点数の増減だけでは片づけられない見直しが続いています。
特に整理しておきたいのが、
- 生活習慣病管理料の見直し
- 外来機能分化の流れ
- 紹介患者受入加算の位置づけ
です。
制度だけを見れば、それぞれ別の話にも見えます。
ただ、実際のクリニック経営では、これらは「自院はどこまで診るのか」「どこからつなぐのか」という同じ問いにつながっています。
この記事では、生活習慣病管理料の見直しと紹介患者受入加算を、点数表の説明だけで終わらせず、外来の役割整理という視点から考えていきます。
※本記事について
本記事は、厚生労働省の令和8年度診療報酬改定に関する答申資料等をもとに、2026年4月8日時点での内容を整理したものです。制度の運用は、その後の疑義解釈や事務連絡等で補足・変更される可能性があります。実務での最終確認は、最新の通知・疑義解釈・地方厚生局等の案内もあわせてご確認ください。
目次
- 1.今回の見直しを、別々の制度として見ないほうがよい理由
- 2.生活習慣病管理料の見直しで、何が問われているのか
- 3.紹介患者受入加算は、何を評価しようとしているのか
- 4.生活習慣病外来を持つクリニックが整理しておきたい視点
- 5.6か月に1回の血液検査要件はどう受け止めるか
- 6.まとめ|制度対応ではなく、自院の役割整理として考える
1.今回の見直しを、別々の制度として見ないほうがよい理由
生活習慣病管理料の見直しと紹介患者受入加算は、制度上は別の項目です。
しかし、現場で起きる問いは似ています。
- 生活習慣病の患者さんを、どこまで自院で継続して診るのか
- 検査や専門的評価が必要なとき、どのように連携するのか
- 紹介・逆紹介を前提にした地域の中で、自院はどんな役割を担うのか
つまり、今回の改定は単なる点数の調整というより、外来の役割分担をどう考えるかをクリニックに問いかけている面があります。
生活習慣病外来を持つ内科クリニックにとっては、これまで通り漫然と診るのではなく、「継続管理」「検査」「専門医療との接続」をどう組み立てるかが、より見えやすくなった改定ともいえます。
2.生活習慣病管理料の見直しで、何が問われているのか
生活習慣病管理料の見直しでは、単に算定の可否だけでなく、管理の実態がより問われやすくなっています。
生活習慣病は、糖尿病・高血圧症・脂質異常症など、長く付き合う慢性疾患です。
そのため、求められているのは一度きりの指導ではなく、継続的に状況を把握し、必要に応じて検査・説明・調整を行っていくことです。
今回の見直しは、その前提をより明確にしたものと見ることができます。
特に、生活習慣病外来を持つ内科クリニックでは、
- 誰を継続的に診るのか
- どの程度まで自院でフォローするのか
- 必要な検査や連携をどう組み込むのか
といった運用面の整理が重要になります。
ここで大事なのは、制度に合わせて無理に運用を足すことではありません。
むしろ、自院の診療体制・人員・連携先を踏まえた上で、無理なく継続できる形に整理することが重要です。
3.紹介患者受入加算は、何を評価しようとしているのか
紹介患者受入加算は、単に紹介状付きの患者さんを受け入れたことだけを評価しているわけではありません。
背景にあるのは、地域の中で、
- 病院が担う役割
- 診療所が担う役割
- 両者をつなぐ紹介・逆紹介の流れ
を、より機能させていこうとする方向性です。
つまり、加算だけを個別に見るよりも、自院が地域医療の中でどの立ち位置を担うのかという視点で捉えたほうが、今回の改定の意味が見えやすくなります。
生活習慣病外来を持つクリニックにとっては、紹介を受けて診る患者さんもいれば、一定の評価や精査が必要になった段階で病院につなぐ患者さんもいます。
そう考えると、紹介患者受入加算は「紹介が増えたら得」という話ではなく、地域の中で外来機能をどう分担するかという文脈の中で整理する必要があります。
4.生活習慣病外来を持つクリニックが整理しておきたい視点
(1)自院はどこまで診るのか
まず必要なのは、生活習慣病の患者さんをどの範囲まで自院で継続的に診るのかを整理することです。
たとえば、安定した慢性疾患管理は自院で担うのか。
合併症評価や専門的治療介入が必要になった段階で連携先につなぐのか。
その線引きが曖昧なままだと、制度解釈よりも前に、現場の運用が苦しくなります。
(2)検査・説明・記録を、無理なく回せるか
制度上求められる内容を理解していても、院内で回らなければ意味がありません。
診察室だけで抱え込むのではなく、
- 医師が担う部分
- 看護師・医療事務・管理栄養士等と分担できる部分
- 外部連携で補える部分
を整理しておくことが重要です。
生活習慣病外来は、「制度上できるか」だけでなく、現場として続けられるかが問われます。
(3)紹介・逆紹介の流れを持てているか
生活習慣病の患者さんは、ずっと同じ場所だけで完結するとは限りません。
必要に応じて病院で評価を受け、また地域のクリニックで継続的にフォローする。
この流れを持てるかどうかで、外来の役割は変わってきます。
紹介患者受入加算を「加算の話」とだけ受け止めるのではなく、自院の連携設計を見直すきっかけとして考えるほうが実務的です。
点数そのものよりも、どこまで診る/どこからつなぐの線引きで迷いが増えやすくなります。
制度の理解だけでは判断は決まりません。
自院としてどう考えるかの整理が必要になります。
制度の解釈だけでは判断しきれないときは、「自院ではどこまで診るのか」「どこからつなぐのか」という前提を整理する必要があります。そうした判断の入口として、開業準備・経営整理セッション(入口)もご案内しています。
5.6か月に1回の血液検査要件はどう受け止めるか
生活習慣病管理料の見直しの中で、運用上気になりやすいのが、必要な血液検査等を少なくとも6か月に1回以上行うことが求められる点です。
ここだけを切り取ると、「必ず自院で採血しなければならないのか」と受け止めたくなるかもしれません。
ただし、この点は狭く読みすぎないほうがよいでしょう。
なお、この「6か月に1回以上の血液検査等」については、必ずしも自院で実施した検査に限られるものではなく、他院で行われた検査結果を把握し、診療・管理に活用している場合も含めて整理できると考えられます。
つまり重要なのは、検査の実施場所そのものよりも、患者さんの状態を継続的に把握し、管理に生かしているかという点です。
そのため、「自院で毎回採血しなければならない」と一律に受け止めるのではなく、地域での役割分担や紹介・逆紹介の流れの中で、どう継続管理していくかまで含めて整理しておくことが大切です。
もちろん、実際の運用ではカルテ記載や検査結果の把握方法など、確認しておくべき点は残ります。
ただ、少なくともこの要件は、生活習慣病外来を持つクリニックに対して、検査を含めた継続管理の質をどう保つかを問いかけているものとして受け止めたほうが、実務との整合性が取りやすいと思います。
6.まとめ|制度対応ではなく、自院の役割整理として考える
生活習慣病管理料の見直しと紹介患者受入加算は、別々の制度項目に見えても、実際には「自院の外来は、地域の中でどんな役割を担うのか」という問いにつながっています。
生活習慣病外来を持つ内科クリニックでは、
- どこまで継続して診るのか
- 必要な検査や説明をどう回すのか
- どの段階で病院や他院につなぐのか
を、制度対応としてだけでなく、運用・連携・役割の整理として考えることが大切です。
そして、その整理は「正解探し」だけでは進まないこともあります。
自院の人員体制、患者層、連携先、診療の考え方によって、納得できる線引きは変わるからです。
制度の整理だけでは判断しきれない場合は、「自院としてどう受け止めるか」という視点の整理も重要になります。
次に読む記事:
- 2026年診療報酬改定で、生活習慣病外来を持つ内科クリニックが整理しておきたいポイント
- 2026年診療報酬改定で外来の役割はどう変わるのか?|外来機能分化という構造から読み解くクリニックの役割
- 生活習慣病外来を無理なく回すために ──職種ごとの役割整理の一例
- 生活習慣病管理加算・充実管理加算をどう受け止めるか──“正解”ではなく“納得解”で考える
今いちど。「詰まっている一点」だけ、ほどきませんか
制度の要件は理解できても、「自院ではどう受け止めるか」「どこまで診るか」「どこからつなぐか」は、別の整理が必要になることがあります。
まえやまだ純商店では、点数や制度の説明だけではなく、院長ご自身の考え・体制・地域の連携状況を踏まえて、判断の前提を一緒に整理しています。
「今すぐ何かを決めるため」ではなく、まずは詰まっている論点を言葉にしてみたいという段階でも大丈夫です。
参考資料(出典)
本記事は、厚生労働省の令和8年度診療報酬改定に関する答申資料をもとに整理しています。
- 中央社会保険医療協議会 総会(第647回)個別改定項目について(2026年2月13日公開)
- 生活習慣病管理料(Ⅰ)(Ⅱ)の見直し、眼科・歯科連携強化加算、検査要件:286〜290ページ
- 特定機能病院等紹介患者受入加算(新設60点):328ページ
※本記事は2026年4月8日時点の公表資料をもとに整理しています。制度の運用は、その後の疑義解釈や事務連絡等で補足・変更される可能性があります。実務での最終確認は、最新の通知・疑義解釈・地方厚生局等の案内もあわせてご確認ください。